血脂检验在糖尿病患者检验中的效果探究
来源:优秀文章 发布时间:2023-03-10 点击:
赵大龙
山东省菏泽市中医医院医学检验科,山东菏泽 274000
糖尿病是常见内分泌代谢性疾病,也是慢性疾病之一,近几年发病率持续升高,且以中老年人为主,对其生活质量造成不利影响[1]。近几年我国老龄化加剧,老年人口增多,导致糖尿病患者不断增多[2]。2型糖尿病在糖尿病中占90%以上[3],若未能及时诊断与治疗,其血糖指标持续升高,会诱发一系列并发症,影响身心健康,甚至威胁生命安全。既往研究指出,糖尿病患者长时间处于高血糖状态,会导致葡萄糖渗透入红细胞,导致渗透压升高,使红细胞液态流动性改变,出现红细胞黏度升高[4-6]。同时,高血糖会导致蛋白质糖基化,红细胞变形性下降,使得血小板粘附聚集激活,大量血小板聚集[7]。此外,高血糖对机体作用越久,氧自由基生成越多,细胞间粘附因子表达升高,血小板与内皮素来源的生长因子增多,也会导致血管张力受到影响[8]。总而言之,糖尿病患者除了有血糖指标异常,也会伴有血液流变学指标异常,甚至还有血脂指标异常[9-11]。本次选取山东省菏泽市中医医院2019年1月—2021年12月收治的80例糖尿病患者与80名健康体检者进行对照,旨在探究血脂检验在糖尿病中的应用效果,现报道如下。
1.1 一般资料
本次选取本院的糖尿病患者80例与健康体检者80名,分别纳入观察组、对照组。对照组:男42名,女38名;
年龄 40~75岁,平均(55.28±2.35)岁。观察组:男 44例,女 36例;
年龄 43~78岁,平均(56.28±3.51)岁;
病程1~18年,平均(7.92±2.14)年。两组年龄、性别一般资料对比,差异无统计学意义(P>0.05),具有可比性。患者及其家属知情同意,本研究经本院医学伦理委员会批准。
1.2 纳入与排除标准
纳入标准:观察组对象临床资料无缺失,满足糖尿病诊断标准[12];
对照组为健康体检者,无糖尿病。
排除标准:严重心肝肾等脏器病变者;
精神疾病者;
恶性肿瘤者。
1.3 方法
两组对象均检测血液流变学指标与血脂指标,在检验前24 h,叮嘱其停服对血液成分有影响的药物,并禁烟、禁酒,饮水量控制在3 000 mL以内。检查当天,抽取晨空腹肘静脉8 mL,其中3 mL测定血液流变学指标,5 mL测定血脂指标。血液流变学指标测定血液先添加肝素,混合后放入抗凝管,完成血液流变学指标检测,具体包括全血黏度、血浆黏度、血沉等。血脂检测血液标本待其凝固后进行离心处理,3 000 r/min离心10 min,分离血清后待检,测定血脂指标,包括三酰甘油、总胆固醇、高/低密度脂蛋白胆固醇、载脂蛋白A/B等。
1.4 观察指标
比较两组血液流变学指标、血脂指标、血脂异常率。
1.5 评定标准
血脂异常判断参考《中国成人血脂异常防治指南》[13],其中三酰甘油≥6.22 mmol/L、总胆固醇≥2.26 mmol/L、高密度脂蛋白胆固醇≥1.55 mmol/L、低密度脂蛋白胆固醇≥4.14mmol/L时,则判断为血脂异常。血脂异常率=血脂异常例数/总例数×100.00%。
1.6 统计方法
采用SPSS 22.0统计学软件处理数据,计量资料符合正态分布,以()表示,组间差异比较采用t检验;
计数资料以[n(%)]表示,组间差异比较采用χ2检验。P<0.05为差异有统计学意义。
2.1 两组血液流变学指标比较
与对照组相比,观察组全血黏度、血浆黏度、血沉更高,差异有统计学意义(P<0.05),见表1。
表1 两组血液流变学指标对比()
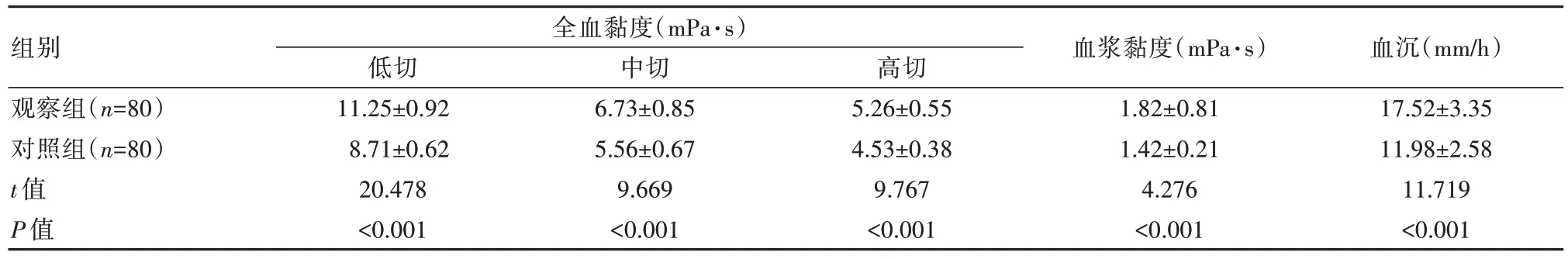
表1 两组血液流变学指标对比()
组别观察组(n=80)对照组(n=80)t值P值全血黏度(mPa·s)低切11.25±0.92 8.71±0.62 20.478<0.001中切6.73±0.85 5.56±0.67 9.669<0.001高切5.26±0.55 4.53±0.38 9.767<0.001血浆黏度(mPa·s)1.82±0.81 1.42±0.21 4.276<0.001血沉(mm/h)17.52±3.35 11.98±2.58 11.719<0.001
2.2 两组血脂指标比较
与对照组相比,观察组载脂蛋白A、高密度脂蛋白胆固醇更低,而载脂蛋白B、三酰甘油、总胆固醇、低密度脂蛋白胆固醇更高,差异有统计学意义(P<0.05),见表2。
表2 两组血脂指标比较()
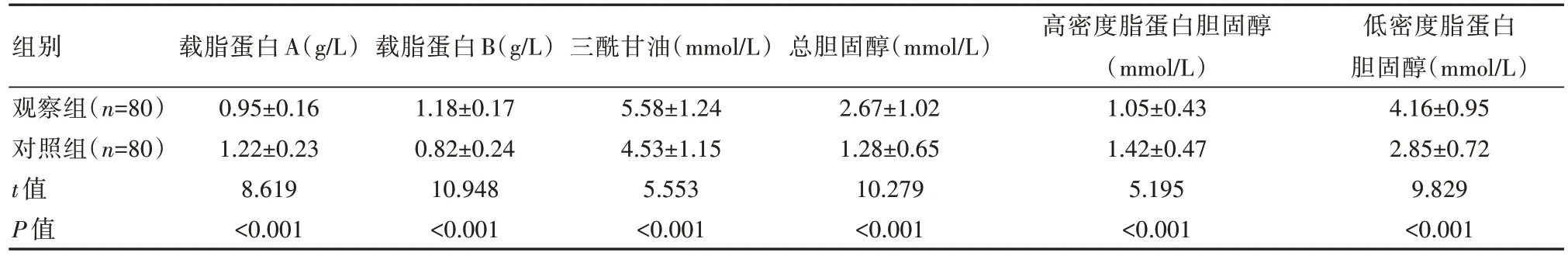
表2 两组血脂指标比较()
组别观察组(n=80)对照组(n=80)t值P值载脂蛋白A(g/L)0.95±0.16 1.22±0.23 8.619<0.001载脂蛋白B(g/L)1.18±0.17 0.82±0.24 10.948<0.001三酰甘油(mmol/L)5.58±1.24 4.53±1.15 5.553<0.001总胆固醇(mmol/L)2.67±1.02 1.28±0.65 10.279<0.001高密度脂蛋白胆固醇(mmol/L)1.05±0.43 1.42±0.47 5.195<0.001低密度脂蛋白胆固醇(mmol/L)4.16±0.95 2.85±0.72 9.829<0.001
2.3 两组血脂异常率比较
与对照组相比,观察组血脂异常率更高,差异有统计学意义(P<0.05),见表3。

表3 两组血脂异常率对比[n(%)]
糖尿病是代谢性疾病,以血糖异常升高为主要特点,随着病情进展,甚至会累及多个器官与组织,诱发糖尿病并发症,影响身心健康,甚至威胁生命安全[14]。血液流变学涉及的因素会影响脏器血液灌流,是维持正常代谢的关键。但糖尿病患者体内有红细胞聚集性增加,变形性减弱等现象,其中聚集性增加往往是糖尿病患者代谢紊乱所致,尤其是血脂成分增加,会导致血液细胞表面负电荷减少,聚集粘附概率升高[15]。
本研究结果显示,两组全血黏度[低切:(11.25±0.92) mPa·s vs (8.71±0.62) mPa·s;
中 切 :(6.73±0.85) mPa·s vs (5.56±0.67) mPa·s;
高 切 :(5.26±0.55) mPa·s vs(4.53±0.38) mPa·s、血浆黏度[(1.82±0.81) mPa·s vs (1.42±0.21)mPa·s]、血沉[(17.52±3.35)mm/h vs (11.98±2.58)mm/h]比较,差异有统计学意义(P<0.05)。本文结果与苏志琳[16]研究相似,其研究中对收治的42例糖尿病(实验组)与42名体检人员(对照组)比较,显示实验组血浆黏度(1.81±0.86)mPa·s 高 于 对 照 组(1.40±0.02)mPa·s(P<0.05);
实验组血沉(17.67±3.37)mm/h高于对照组(11.94±2.52)mm/h(P<0.05)。本研究结果显示,与对照组相比,观察组载脂蛋白A、高密度脂蛋白胆固醇更低,而载脂蛋白B、三酰甘油、总胆固醇、低密度脂蛋白胆固醇更高(P<0.05)。此外,观察组血脂异常率(63.75%)高于对照组(0.00%)(P<0.05)。本文结果与于艳芳[17]结果相似,其研究中实验组为糖尿病,对照组为健康体检者,检测血脂指标,显示实验组血脂异常率为61.25%,高于对照组的11.25%(P<0.05)。糖尿病患者血脂异常的因素主要有3个:脂肪酸持续分解、疾病相互作用及胆固醇质量降低,而胰岛素缺乏会导致机体控糖能力减弱,导致脂肪酸分解与释放难以抑制,从而出现多饮、多食症状,同时多余营养不会以脂肪形式储存,变得身形消瘦,加上大量被分解脂肪进入血液,导致血脂指标如三酰甘油、总胆固醇等异常升高。糖尿病患者胰岛素水平相对不足,导致胆固醇质量降低,高密度脂蛋白胆固醇占比下降,脂蛋白酯酶活性降低,分解与代谢能力随之下降,从而血液中淤积胆固醇,最终出现高血脂。高血糖与高血脂互相作用,加上各类诱因的影响,导致机体代谢功能异常,脂肪代谢率降低,残存在血液后导致血液黏度升高。越来越多的研究证实糖尿病体内有血脂异常,多因胰岛素分泌异常,进而导致血脂变化[18]。
综上所述,糖尿病患者检验中应用血脂检验,可提供很好的参考依据,值得应用。
猜你喜欢 载脂蛋白脂蛋白胆固醇 谈谈胆固醇保健医苑(2022年1期)2022-08-30降低胆固醇的药物(上)中老年保健(2022年3期)2022-08-24降低胆固醇的药物(下)中老年保健(2022年4期)2022-08-22化验单上的载脂蛋白是什么意思家庭医药(2021年12期)2021-12-09胆固醇稍高可以不吃药吗等7题…饮食科学(2017年12期)2018-01-02低密度脂蛋白爱你(2016年16期)2016-11-26非配套脂蛋白试剂的使用性能验证现代检验医学杂志(2016年1期)2016-11-12高密度脂蛋白与2型糖尿病发生的研究进展医学研究杂志(2015年12期)2015-06-10多囊卵巢综合征载脂蛋白B/载脂蛋白A1比值的研究进展医学研究杂志(2015年4期)2015-06-10载脂蛋白C-Ⅲ在心血管疾病中的研究进展心血管病学进展(2015年5期)2015-02-21推荐访问:检验 探究 血脂