神经阻滞麻醉对下肢骨折手术患者麻醉效果及术后下肢深静脉血栓的影响
来源:优秀文章 发布时间:2023-02-17 点击:
蓝 竹,杨 凯,钟 鸣,蔡诚毅,庞润华
1广州中医药大学第一附属医院麻醉科,广东 广州 510405
2广州中医药大学第一附属医院肝胆外科,广东 广州 510405
下肢指人体腹部以下的部分,是人体承重的主要肢体[1]。下肢为人体骨折创伤的高发部位,与其负重与受创时的机体下意识保护反应相关。下肢骨折发生后可出现剧烈疼痛、患肢肿胀、出血以及功能受限等表现[2-3]。对于复杂、严重或开放性下肢骨折通常主张采取手术治疗[4-5],手术治疗属于有创性治疗,可对患者的循环系统形成一定影响,诱发诸多术后并发症,其中,下肢深静脉血栓(lower extremity deep vein thrombosis,LDVT)为下肢骨折术后常见的一种并发症,主要是由于骨折创伤与手术过程对血管造成的损伤,下肢骨折可直接影响患者的活动功能,长期卧床导致下肢血流速度减慢,从而导致LDVT形成。既往下肢骨折手术多在全身麻醉下进行,虽然能够保障手术顺利开展,但对患者呼吸、血流动力学影响较大,易对患者血管内皮组织造成损伤,从而导致术后LDVT发生风险升高[6-8]。全身麻醉时使用的阿片类药物剂量较高,易诱发较多的术后麻醉不良反应,尤其对于老年、体弱患者风险较大。神经阻滞麻醉指将局部麻醉药物直接注射至外周神经干周围,阻断神经冲动传导,发挥麻醉神经支配区域的作用。神经阻滞麻醉对患者血流动力学的影响较小,能够有效提高麻醉的安全性,降低术后LDVT与麻醉不良反应的发生风险。本研究旨在客观评估神经阻滞麻醉在下肢骨折手术麻醉中的应用效果及对术后LDVT的影响,以期为临床治疗提供参考,现报道如下。
1.1 一般资料
收集2020年1月至2022年1月广州中医药大学第一附属医院收治的下肢骨折患者的临床资料。纳入标准:经医学影像学检查明确存在下肢骨折创伤;
年龄≥18岁;
接受手术治疗;
相关资料完整。排除标准:术后立即转院;
合并严重骨质疏松;
既往有认知功能障碍史、精神科疾病史;
围绝经期女性;
合并恶性肿瘤、重要脏器功能不全或器质性病变、呼吸系统疾病;
既往有凝血功能异常史、下肢血管手术史。根据纳入与排除标准,最终共纳入90例下肢骨折患者,按照麻醉方法的不同将其分为全麻组(n=45,采用全身麻醉方案)和阻滞组(n=45,在全麻组基础上使用神经阻滞麻醉)。全麻组中,男性20例,女性25例;
年龄28~76岁,平均(52.68±6.96)岁;
致伤原因:跌落伤26例,交通事故12例,重物砸伤5例,其他原因2例;
骨折位置:股骨颈24例,胫腓骨13例,股骨粗隆间8例;
美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级:Ⅰ级8例,Ⅱ级27例,Ⅲ级10例。阻滞组中,男性21例,女性24例;
年龄26~78岁,平均(53.11±7.09)岁;
致伤原因:跌落伤25例,交通事故13例,重物砸伤4例,其他原因3例;
骨折位置:股骨颈22例,胫腓骨14例,股骨粗隆间9例;
ASA分级:Ⅰ级7例,Ⅱ级27例,Ⅲ级11例。两组患者性别、年龄、致伤原因、骨折位置、ASA分级比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 麻醉方法
1.2.1 全麻组
采用单纯全身麻醉,麻醉诱导:给予丙泊酚2 mg/kg,舒芬太尼4 μg/kg,苯磺顺阿曲库铵0.15 mg/kg,静脉注射。于麻醉诱导结束后佩戴喉罩,连接麻醉呼吸机。麻醉维持:术中给予瑞芬太尼0.15 μg/(kg·min),丙泊酚30 μg/(kg·min),静脉泵注。手术完成前5 min停用全部麻醉药物。
1.2.2 阻滞组
在全麻组基础上使用神经阻滞麻醉,于超声引导下定位股神经,以腹肌沟韧带中间点下方1 cm、股动脉搏动点外侧0.5 cm作为穿刺点,于穿刺点皮肤下注射1%的利多卡因,在超声引导与神经刺激器(0.4~1.0 mA)辅助下确定针尖到达合适位置后给予0.5%的罗哌卡因25 ml。
1.3 观察指标及判定标准
术后比较两组患者的麻醉指标、麻醉效果指标。麻醉指标包括拔管时间、苏醒时间、丙泊酚用量、瑞芬太尼用量。麻醉效果指标包括运动神经阻滞与感觉神经阻滞的起效时间、维持时间。分别于麻醉诱导前(T0)、麻醉后10 min(T1)、术毕即刻(T2)比较两组患者生命体征指标,包括动脉血氧饱和度、心率、平均动脉压。观察两组患者术前1 d(术前)与术后1 d(术后)的凝血功能指标,包括凝血酶原时间(prothrombin time,PT)、活化部分凝血活酶时间(activated partial thrombin time,APTT)、纤维蛋白原(fibrinogen,FIB)、凝血酶时间(thrombin time,TT)、D-二聚体(D-dimer,D-D)。统计两组患者术后LDVT、麻醉相关不良反应发生率。
分别于术前、术后采集全部患者的空腹外周静脉血样5 ml,使用离心机按3000 r/min转速处理10 min,分离血浆样本,使用全自动凝血功能分析仪测量PT、APTT、TT,使用凝固法测定FIB水平,使用酶联免疫吸附法测定D-D水平。LDVT依据《创伤骨科患者深静脉血栓形成筛查与治疗的专家共识》[9]、《深静脉血栓形成的诊断和治疗指南(第三版)》[10]标准诊断。
1.4 统计学方法
应用SPSS 25.0软件对数据进行统计分析,符合正态分布且方差齐性的计量资料以(±s)表示,组间比较采用两独立样本t检验;
计数资料以n(%)表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2.1 麻醉指标的比较
阻滞组患者拔管时间、苏醒时间均短于全麻组患者,丙泊酚用量、瑞芬太尼用量均少于全麻组患者,差异均有统计学意义(P<0.05)。(表1)
表1 两组患者麻醉指标的比较(±s)
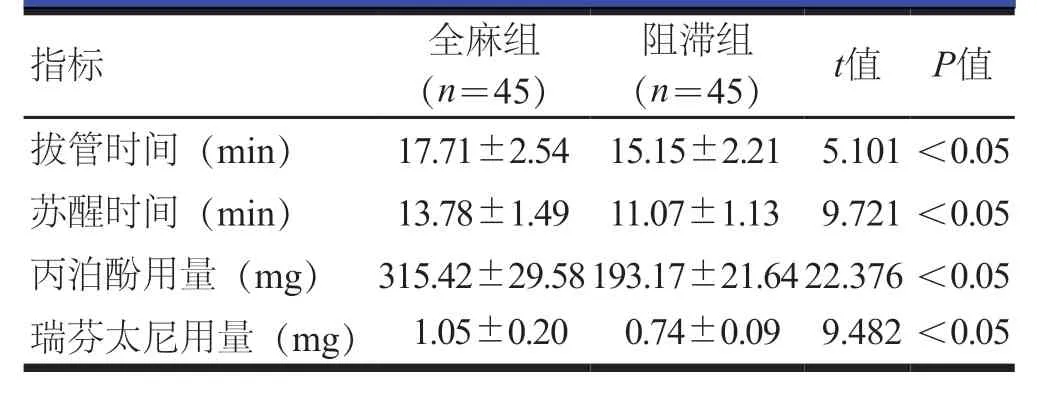
表1 两组患者麻醉指标的比较(±s)
?
2.2 麻醉效果的比较
阻滞组患者运动神经阻滞、感觉神经阻滞的起效时间均短于全麻组患者,维持时间均长于全麻组患者,差异均有统计学意义(P<0.05)。(表2)
表2 两组患者麻醉效果的比较(min,±s)

表2 两组患者麻醉效果的比较(min,±s)
?
2.3 生命体征指标的比较
T0、T1、T2时,两组患者术中动脉血氧饱和度比较,差异均无统计学意义(P>0.05)。T0时,两组患者心率、平均动脉压比较,差异均无统计学意义(P>0.05);
T1、T2时,阻滞组患者心率、平均动脉压均低于全麻组患者,差异均有统计学意义(P<0.05)。(表3)
表3 不同时间两组患者生命体征指标的比较(±s)

表3 不同时间两组患者生命体征指标的比较(±s)
注:1 mmHg=0.133 kPa
?
2.4 凝血功能的比较
术前,两组患者凝血功能各项指标比较,差异均无统计学意义(P>0.05)。术后,两组患者PT、APTT、TT均短于本组术前,FIB、D-D水平均高于本组术前,但阻滞组患者PT、APTT、TT均长于全麻组患者,FIB、D-D水平均低于全麻组患者,差异均有统计学意义(P<0.05)。(表4)
表4 手术前后两组患者凝血功能指标的比较(±s)

表4 手术前后两组患者凝血功能指标的比较(±s)
注:与本组术前比较,*P<0.05
?
2.5 LDVT、麻醉相关不良反应发生情况的比较
术后,阻滞组患者未发生LDVT,全麻组患者LDVT发生率为13.33%(6/45),两组比较,差异有统计学意义(P<0.05)。阻滞组患者麻醉相关不良反应总发生率为2.22%(1/45),低于全麻组患者的17.78%(8/45),差异有统计学意义(P<0.05)(表5)。

表5 两组患者术后麻醉不良反应发生情况[n(%)]
下肢骨折为临床上较为常见的骨创伤,各个年龄阶段均有发生,由于老年人群及女性骨质密度相对偏低,因此下肢骨折较为多见,且女性高跟鞋穿着比例较高,因穿着高跟鞋发生跌倒、坠落而引起的下肢骨折较为高发,下肢骨折发生后患者可出现剧烈疼痛、患肢肿胀及骨折出血、皮下出血等表现[11-13]。下肢骨折的创伤过程不仅导致骨创伤,同时伴随周围组织、神经及血管的损伤[14-15]。因此,下肢骨折患者术前可出现凝血功能亢进表现,这主要是因为骨折创伤诱发的机体正常应激反应。临床上对于较为复杂、严重或开放性下肢骨折通常采取手术治疗,其属于有创性治疗,手术过程中需切开患者的皮肤、肌层等相关组织,复位过程中可能对肌肉、神经、血管造成不同程度的牵拉,进一步加重高凝反应[16-17]。下肢为人体的主要负重肢体,发生骨折后活动功能受限,患者术后需要长期卧床休养,从而导致血流速度减慢,使血液中的脂质、炎性产物、氧化产物等沉积于血管内形成血栓。
下肢骨折手术需在麻醉下进行,既往下肢骨折手术多采用全身麻醉。但全身麻醉对患者术中血流动力学的影响较大,可诱发血流动力学指标过度波动,对血管内皮细胞造成刺激,甚至诱发血管内皮细胞损伤,引起炎性反应、氧化反应等导致反应产物于血管内积聚,激活血小板活性,促使血小板于血管壁处积聚,导致血栓形成[18-19]。并且全身麻醉药物的术后不良反应较多,对患者术后恢复不利。神经阻滞麻醉属于局部麻醉,具有较高的安全性,在下肢手术中应用广泛,于超声引导下可清晰观察神经的具体情况,能够实时掌握进针情况,提高进针的精准性。神经阻滞麻醉于局部注入药物,能够有效减轻药物对患者血流动力学的不良影响,减轻对患者血管内皮组织的刺激与损伤,可有效降低术后LDVT的发生风险。
本研究结果显示,神经阻滞麻醉能够有效缩短下肢骨折术后拔管时间、苏醒时间,降低丙泊酚用量、瑞芬太尼用量,有利于患者术后恢复,降低术后麻醉相关不良反应发生率,表明神经阻滞麻醉具有起效快、维持时间长的优势。本研究结果显示,T1、T2时,阻滞组患者心率、平均动脉压均低于全麻组患者,提示神经阻滞麻醉对术中血流动力学指标影响较低,能够维持患者术中血流动力学指标的稳定性,减轻对患者血管内皮的损伤,从而为降低术后炎性反应程度奠定良好基础,降低术后LDVT的发生风险。贺钊等[20]研究认为,超声引导下神经阻滞麻醉可更好地维持急诊股骨骨折手术患者术中血流动力学稳定性,与本研究结果相符。本研究结果显示,术后两组患者均出现不同程度的高凝反应,但阻滞组患者术后各项凝血功能指标均优于全麻组患者,说明神经阻滞麻醉能够有效减轻麻醉诱发的术后高凝程度,继而降低术后LDVT的发生风险。LDVT的发生不仅影响患者术后骨折的恢复,还能因血栓脱落经血液循环系统进入肺部诱发肺栓塞,从而危及患者的生命安全。因此,神经阻滞麻醉改善了患者术后凝血功能,对于提高手术安全具有重要的积极意义。本研究结果显示,阻滞组患者术后LDVT、麻醉不良反应发生率均低于全麻组患者,提示神经阻滞麻醉能够有效降低下肢骨折患者术后LDVT与麻醉相关不良反应的发生风险。但本研究尚未涉及神经阻滞麻醉对于减轻下肢骨折患者术后炎性反应的影响,后期有待进一步研究补充。
综上所述,神经阻滞麻醉能够提高下肢骨折手术患者的麻醉效果,减轻术中生命体征指标过度波动,改善患者术后凝血功能,降低术后LDVT及麻醉相关不良反应的发生率。
猜你喜欢 全麻下肢麻醉 下肢下垂体位对下肢动脉硬化闭塞症患者影响的meta分析现代临床医学(2022年4期)2022-09-29腹部神经阻滞联合静吸复合全麻在中老年腹腔镜手术中的应用中国典型病例大全(2022年12期)2022-05-13腰硬联合麻醉与持续硬膜外麻醉应用在全子宫切除术中的作用中国药学药品知识仓库(2022年2期)2022-03-23《麻醉安全与质控》编委会麻醉安全与质控(2021年4期)2021-06-29产科麻醉中腰硬联合麻醉的应用探究中国药学药品知识仓库(2021年18期)2021-02-28肥胖与全麻诱导期氧储备的相关性昆明医科大学学报(2020年11期)2020-12-28地氟烷麻醉期间致Q-T间期延长一例云南医药(2020年5期)2020-10-27护理干预在手术室全麻留置导尿管患者中的应用效果观察中国医药指南(2017年3期)2017-11-13两种麻醉镇静深度监测技术在全麻中的应用比较中外医疗(2015年5期)2016-01-04钬激光治疗下肢静脉曲张的临床观察中国医疗美容(2015年2期)2015-07-19推荐访问:下肢 麻醉 阻滞