肝脓肿致病菌及抗生素使用现状分析*
来源:优秀文章 发布时间:2022-12-05 点击:
琳 杰 ,张 彬 ,张海峰 ,3**
(1 南通大学附属医院感染科,江苏 226001;
2 南通大学医学院;
3 新疆克孜勒苏柯尔克孜自治州人民医院)
细菌性肝脓肿是消化内科、感染性疾病科的常见病,多见于中老年,常合并糖尿病、胆系疾病、高血压、恶性肿瘤等疾病,主要致病菌为肺炎克雷伯杆菌、大肠杆菌[1-2]。近年来国内监测数据显示上述两类细菌临床培养阳性率及耐药率均有明显上升[3-6]。本文选择南通大学附属医院2018 年10 月—2020 年8月肝脓肿患者278 例,了解肝脓肿主要致病菌、耐药情况及抗生素使用现状,为临床治疗提供指导。
1.1 一般资料 肝脓肿住院患者278 例,其中男性171 例,女性 107 例;
年龄 4~92 岁,平均 59±18.5 岁;
合并疾病:胆道疾病(胆囊炎、胆囊结石、胆管炎、胆管结石、胆道梗阻)189 例,糖尿病142 例,同时合并糖尿病和胆道疾病74 例,高血压病20 例,肺部感染32 例,肿瘤18 例。首发症状:发热199 例,腹痛、恶心、上腹部不适48 例,乏力15 例,因其他疾病就诊发现肝脓肿14 例,出现脓毒症、感染性休克15 例。肝右叶脓肿180 例,左叶81 例,尾状叶2 例,左右叶混合病灶15 例;
单发病灶206 例,多发病灶72 例。2例肺炎克雷伯杆菌性肝脓肿患者中1 例合并肺脓肿,1 例合并左眼脓肿。
1.2 统计学处理 应用Excel 2016 软件对数据进行汇总及分析。计量资料以表示,计数资料以频数或率表示。
2.1 病原体检查结果 278 例患者送检血培养156例(56.1%),其中培养细菌阳性 20 例(12.8%),包括肺炎克雷伯杆菌1 例,大肠埃希菌10 例,链球菌3例,肠球菌3 例,葡萄球菌1 例,其他细菌2 例。行肝脓肿穿刺治疗167 例,其中14 例穿刺脓液量少无法送检,穿刺脓液细菌培养送检153 例(91.6%)中阳性104 例(68.0%),其中革兰阴性菌占82.2%,阳性菌占17.8%,包括肺炎克雷伯杆菌73 例(70.2%),大肠埃希菌10 例(9.6%),奇异变形杆菌2 例,链球菌6例,阴沟肠杆菌1 例,屎肠球菌3 例,粪肠球菌3 例,棉子肠球菌1 例,铜绿假单胞菌1 例,金黄色葡萄球菌1 例,人葡萄球菌亚种2 例,梭形梭菌1 例。其中10 例大肠埃希菌血培养、脓液培养均阳性,而肺炎克雷伯杆菌血培养阳性率极低。
2.2 抗生素使用情况 278 例患者涉及应用抗生素20 种,其中碳青霉烯类3 种(比阿培南、美罗培南、亚安培南)、喹诺酮类2 种(左氧氟沙星、莫西沙星)、氧头孢烯类2 种(拉氧头孢、头孢米诺)、头孢类3 种(头孢唑肟、头孢匹胺、头孢噻利)、青霉素类1 种(磺苄西林)、氨基糖肽类1 种(阿米卡星)、加酶抑制剂3 种(哌拉西林他唑巴坦、头孢哌酮舒巴坦、头孢哌酮阿维巴坦)、四环素类1 种(替加环素)、恶唑烷酮类1 种(奥硝唑)、糖肽类1 种(万古霉素)、环脂肽类1 种(利奈唑胺)、硝基咪唑类1 种(奥硝唑)。治疗过程中单联抗生素66 例,其余多为二联抗生素,常见为碳青霉烯类、氧头孢烯类、头孢类联合喹诺酮类或奥硝唑,少数为喹诺酮类联合奥硝唑,极少使用三联抗生素。
2.3 耐药性分析 多重耐药菌10 例,其中肺炎克雷伯杆菌 4 例(5.5%),大肠埃希菌 4 例(40.0%),屎肠球菌2 例(66.7%);
未发现泛耐药菌、全耐药菌。肺炎克雷伯杆菌主要对一、二代头孢、喹诺酮类、庆大霉素耐药,对三、四代头孢、碳青霉烯类、阿米卡星均有很好的敏感性。大肠埃希菌对大部分常规抗生素耐药,但对碳青霉烯类、阿米卡星敏感性较好。屎肠球菌2 例耐药情况较严重,只对限制级别抗生素万古霉素、利奈唑胺和四环素敏感。见表1、表2。
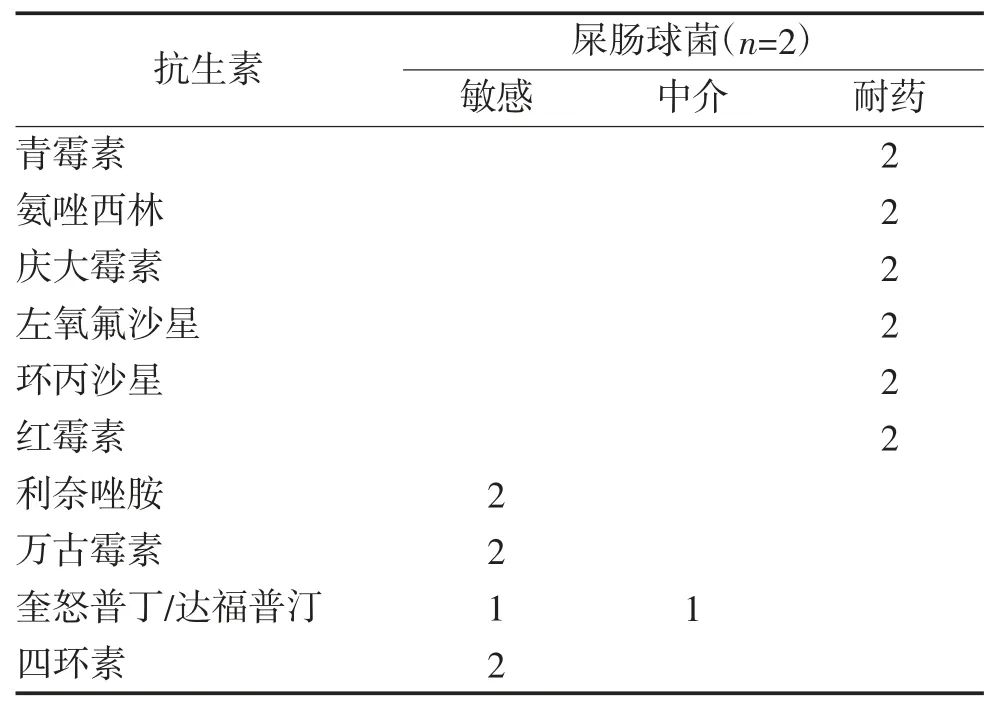
表1 G+菌耐药性分析 例
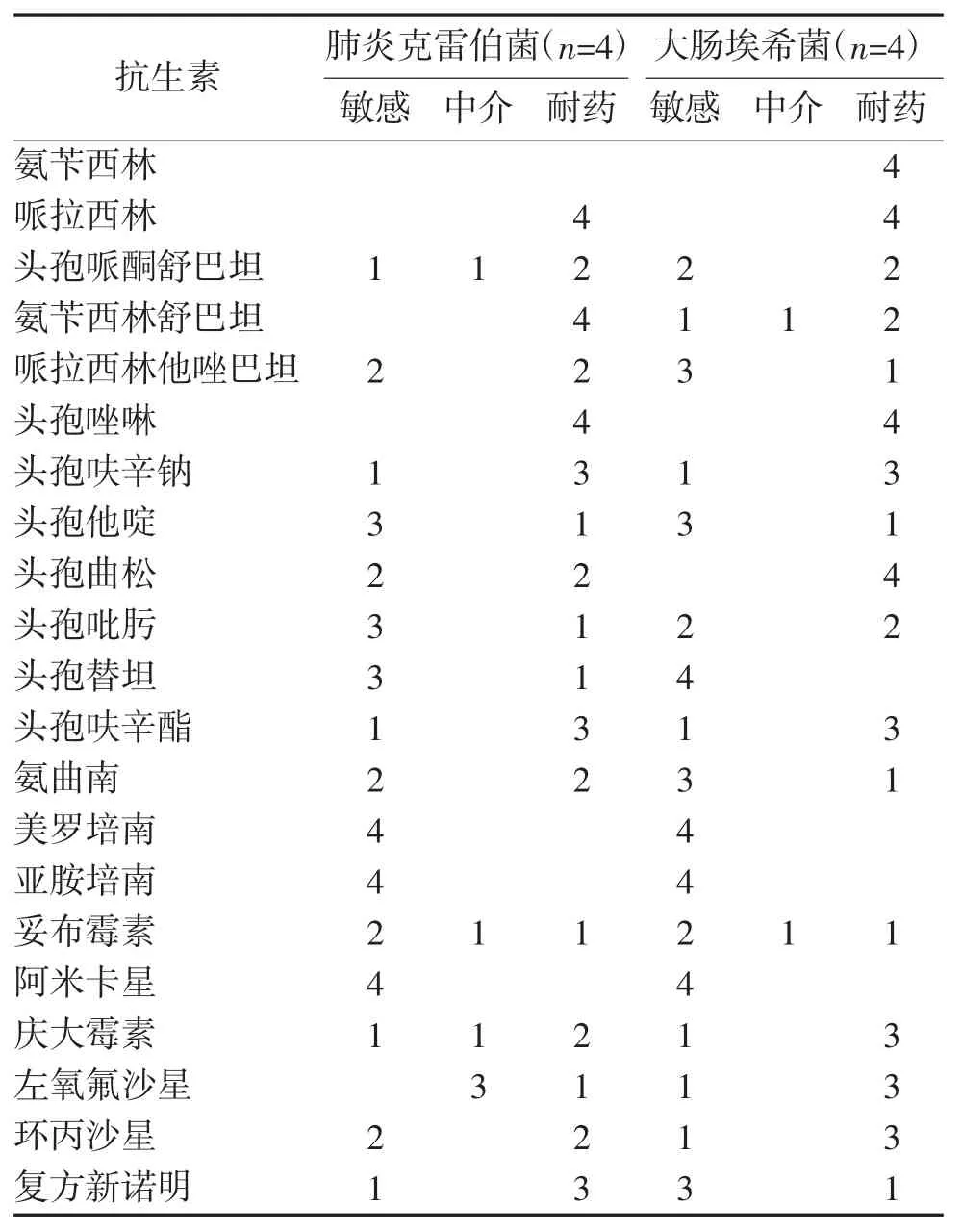
表2 G-菌耐药性分析 例
2.4 患者转归 278 例患者中1 例转外科手术治疗,1 例行手术引流,1 例感染控制不佳转上海某医院,1 例合并左眼脓肿后失明,手术摘除眼球,其他绝大部分患者治疗效果基本满意。
随着我国人口老龄化和饮食结构改变,糖尿病、胆系疾病患者逐年增加,这两类疾病与肝脓肿关系密切。糖尿病患者细胞免疫和体液免疫功能下降,高血糖抑制白细胞趋化和吞噬能力,单核巨噬细胞及调理素活性下降,高血糖状态有利于细菌生长繁殖,细菌易经血液循环或胆道进入肝脏引起肝脓肿[4,7-8]。本研究结果显示,278 例肝脓肿患者中合并胆道疾病 189 例(68.0%),合并糖尿病史 142 例(51.1%),说明胆系慢性炎症、高血糖是肝脓肿的易患因素。
既往报道显示,肠杆菌科细菌是细菌性肝脓肿主要致病菌,其中肺炎克雷伯杆菌、大肠埃希菌分列前两位[9-10]。本研究中肝脓肿细菌学培养阳性以肺炎克雷伯杆菌、大肠埃希菌为主,肺炎克雷伯杆菌培养阳性率占70.2%,明显高于大肠埃希菌的9.6%,这可能与本研究收集病例数较少或者地区差异有关。近年来国内监测数据显示肠杆菌科细菌临床分离率及耐药率明显上升,尤其是耐碳青霉烯类抗生素的肺炎克雷伯杆菌明显增多,但对肝脓肿细菌耐药研究的结果不尽相同[11-12]。我院肝脓肿致病菌检出多重耐药菌10 例,其中肺炎克雷伯杆菌4 例,大肠埃希菌4 例,屎肠球菌2 例,显示肺炎克雷伯杆菌耐药率(5.5%)偏低,大肠埃希菌耐药率(40.0%)偏高,二者均对碳青霉烯类抗生素具有较好的敏感性。2 例屎肠球菌对常规抗生素均耐药,仅对万古霉素、利奈唑胺和四环素敏感。肺炎克雷伯杆菌所致侵袭性肝脓肿综合征最初于20 世纪80 年代中国台湾地区首次报道,亚洲人群或亚裔人出现侵袭性综合征多见[13-16]。我院肺炎克雷伯杆菌肝脓肿患者合并肺脓肿、眼脓肿各1 例,提示对这类患者需警惕肺部感染、泌尿系感染、血流感染、眼内炎、脑膜炎、坏死性筋膜炎等合并症的存在。
本组患者涉及应用抗生素20 种,均为临床常用抗生素,其中单联抗生素66 例,其余多为二联抗生素,常见为碳青霉烯类、氧头孢烯类、头孢类联合喹诺酮类或者奥硝唑,少数喹诺酮类联合奥硝唑,极少数应用三联。大部分患者经过抗生素治疗、肝脓肿穿刺以及控制血糖等治疗后恢复良好。有2 例肝脓肿穿刺液培养为人葡萄球菌亚种,但没有调整抗生素,未影响治疗效果,考虑为皮肤定植菌。由于肝脓肿穿刺治疗的普及,脓液培养送检率明显提高,细菌培养阳性率亦明显提高,为临床合理使用抗生素提供保证。我院在肝脓肿治疗中抗生素使用还存在不少问题:(1)特殊使用级别抗生素如碳青霉烯类使用率(45.0%)偏高,使用时间偏长,未根据细菌培养及药敏结果及时调整抗生素,未遵循抗生素降阶梯治疗原则。(2)不合理联用抗生素,氧头孢烯类、碳青霉烯类、喹诺酮类抗生素均有兼顾抗厌氧菌作用,但不少患者不合理联用奥硝唑。(3)抗生素疗程偏长,患者临床症状明显好转,炎症指标正常后仍长时间使用抗生素。(4)较长时间二联抗生素使用,病情明显好转或病原体明确后未及时调整。(5)血培养送检率有待于大幅度提高,尤其应重视抗生素使用前留取血培养标本。(6)血培养阳性率偏低,可能与不少患者入院前在其他医疗单位经验性使用抗生素有关。肺炎克雷伯杆菌对大部分抗生素敏感,不规则使用抗生素降低了血培养阳性率。临床医生在面对不明原因感染性发热首先要重视病原体筛查,及时留取各类标本,而不是优先考虑经验性使用抗生素。(7)链球菌感染抗生素选择不当,6 例患者中4 例使用拉氧头孢,拉氧头孢属于氧头孢烯类抗生素,抗菌谱偏重阴性杆菌及厌氧菌,宜选择喹诺酮类、一、二代头孢,重症可选择万古霉素、利奈唑胺等。
综上所述,我院肝脓肿主要致病病原体为肺炎克雷伯杆菌和大肠埃希菌;
大部分患者可首先选择三、四代头孢类、喹诺酮类、阿米卡星等抗生素,而不是首先考虑碳青霉烯酶类抗生素。抗生素治疗尽量以单药为主,氧头孢烯类、碳青霉烯类、喹诺酮类抗生素兼有抗厌氧菌作用,不建议联用硝基咪唑类抗生素。在病原体不明确、合并脓毒症、感染性休克等危急重症时应考虑优选碳青霉烯类抗生素,病情需要时可联用阿米卡星(肾功能正常的成人)。抗生素使用前要注意留取血培养标本,有肝穿刺指征患者应尽早实施,留取脓液标本,以提高细菌培养阳性率。根据药敏结果及时调整抗生素,降低特殊级别抗生素如碳青霉烯类、利奈唑胺、万古霉素等的使用率,遵循抗生素的降阶梯原则,避免不合理联用抗生素。