超声多参数判断甲状腺微小乳头状癌颈部淋巴结转移的相关性研究
来源:优秀文章 发布时间:2023-01-20 点击:
杨 帆,白连杰,常 坤,王欣平,王 璐,马 鹤,李 璐,刘慧临,李元春,王 影,黄春鑫
(1齐齐哈尔医学院临床病理诊断中心 黑龙江 齐齐哈尔 161006)
(2齐齐哈尔医学院附属第二医院超声科 黑龙江 齐齐哈尔 161006)
(3齐齐哈尔市富裕县人民医院超声科 黑龙江 齐齐哈尔 161006)
(4齐齐哈尔医学院附属第三医院神经内科 黑龙江 齐齐哈尔 161006)
(5齐齐哈尔医学院附属第二医院普外科 黑龙江 齐齐哈尔 161006)
甲状腺微小乳头状癌(papillary thyroid microcarcinoma,PTMC)是一种特殊类型的甲状腺乳头状癌,其直径≤1.0 cm。本病起病隐匿,早期症状不明显,恶性程度一般低于其他脏器的恶性肿瘤,大多预后良好,但部分肿瘤侵袭性较强,在发病早期即可发生颈部淋巴结转移(cervical lymph node metastasis,CLNM)[1]。研究显示[2],即使PTMC肿瘤直径小于1 mm,也可能存在淋巴结转移,这与肿瘤侵袭性增加有关。CLNM是PTMC最常见的转移方式,也是预后不良的重要因素,这需要临床早期明确诊断,给予针对性治疗。而明确CLNM发生与否及转移程度是决定PTMC是否手术和手术范围的重要因素,临床需要了解淋巴结转移规律以及颈部淋巴结转移的相关危险因素,借助影像学检查加以明确[3]。彩色多普勒超声能通过多参数显示PTMC病灶的形态、回声、血流、与周围组织关系等特征,明确PTMC病灶特点,为临床判断有无CLNM提供预测。本研究进一步分析超声多参数判断PTMC患者CLNM的相关性,现报道如下。
1.1 一般资料
回顾性分析2014年1月—2017年12月在齐齐哈尔医学院临床病理诊断中心治疗的379例PTMC患者的临床资料,其中男101例;
女278例;
年龄18~71岁,平均年龄(38.9±10.3)岁;
经病理证实颈部淋巴结转移189例,淋巴结转移率达49.9%,其中,中央区淋巴转移率60.3%(114/189),中央区合并颈侧区淋巴结转移率39.7%(75/189)。
纳入标准:①符合《甲状腺微小乳头状癌诊断与治疗中国专家共识(2016版)》[4]中PTMC诊断标准;
② 肿瘤最大直径≤1.0 cm;
③如为多发,则肿瘤最大直径总和≤1.0 cm;
④均行择期甲状腺癌根治性手术,均进行了颈部6区淋巴清扫,经术后病理提示发生CLNM有189例,未发生CLNM有190例;
⑤超声影像学资料完整,图像质量高;
⑥检查主要由两位具有多年工作经验的主治医师进行;
⑦患者及家属知情并签署知情同意书。排除标准:①经病理证实的良性肿瘤内存在≤1.0 cm的PTMC癌灶;
②PTMC合并其他类型恶性肿瘤;
③复发PTMC;
④并存其他恶性肿瘤尤其是发生于头颈部的恶性肿瘤。
1.2 方法
超声检查:所有患者均在术前行彩色多普勒超声检查,用Philips Q5 IU22多普勒超声仪,探头频率为(5~12)MHz,患者取仰卧位,尽量后伸头颈,用探头在甲状腺部位横切及纵切扫查,定位病灶,记录其大小、边界、纵横比、回声、内部钙化等参数,再切换至彩色多普勒模式,测定血流情况。
1.3 观察指标
①分析患者的一般资料,包括性别、年龄、桥本背景、合并结节性甲状腺肿,PTMC解剖特征,包括解剖学位置(左侧叶、右侧叶、峡部)、与包膜关系(向包膜外突起、接触包膜、靠近包膜、中心)等;
②分析各超声参数,包括肿瘤总直径、数目(单发、多发)、侧别(单侧、双侧)、形态(规则、不规则)、纵横比(>1、=1,<1)、边界(清、不清)、是否存在声晕、肿瘤内部回声水平(极低、低、等、高、混合回声)、后方回声(衰减、增强、无改变)、钙化大小及分布、肿瘤内部及周边血流;
③ 对有意义的单因素进行多因素Logistic回归分析,明确超声多参数与PTMC患者CLNM的相关性。
1.4 统计学方法
采用SPSS 21.0统计软件进行数据分析,计量资料以均数±标准差(± s)表示,采用t检验;
计数资料以频数(n)、百分率(%)表示,采用χ2检验,P<0.05则差异有统计学意义。
2.1 两组一般资料、PTMC解剖特征与PTMC患者CLNM相关性分析
两组患者年龄、性别、桥本背景、合并结节性甲状腺肿、肿瘤位置、与包膜关系等相比均无显著差异(P>0.05),而两组侧别比例存在显著差异(P<0.05),见表1。
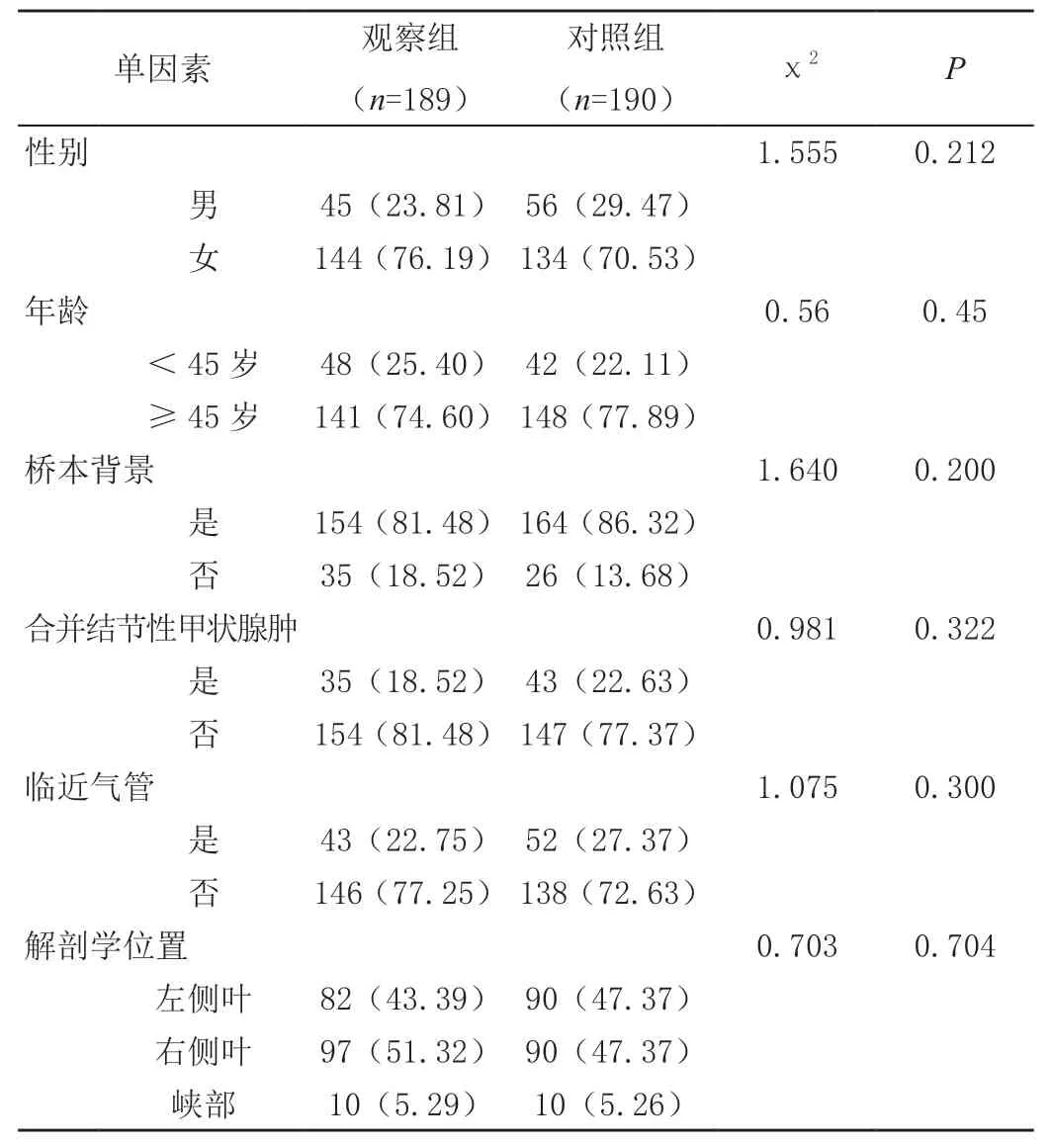
表1 两组一般资料、PTMC解剖特征与PTMC患者CLNM相关性分析[n(%)]
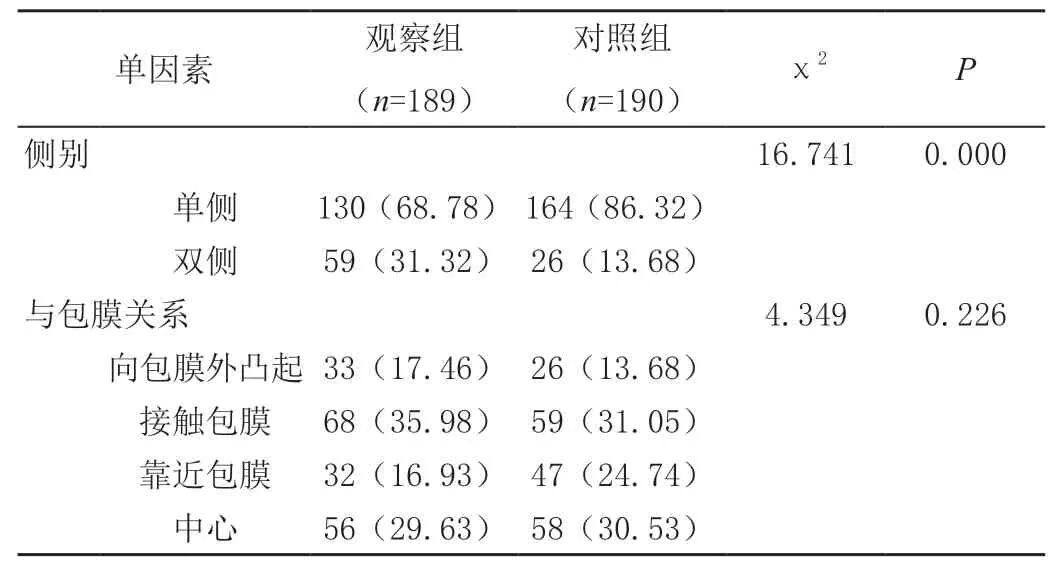
表1 (续)
2.2 两组超声参数与PTMC患者CLNM相关性分析
观察组的肿瘤病灶数目、形态、边界、钙化灶、肿瘤直径等超声特征与对照组存在显著差异(P<0.05),但两组纵横比、声晕、回声、后方回声、血流等超声特征检出情况无显著差异(P>0.05),见表2。
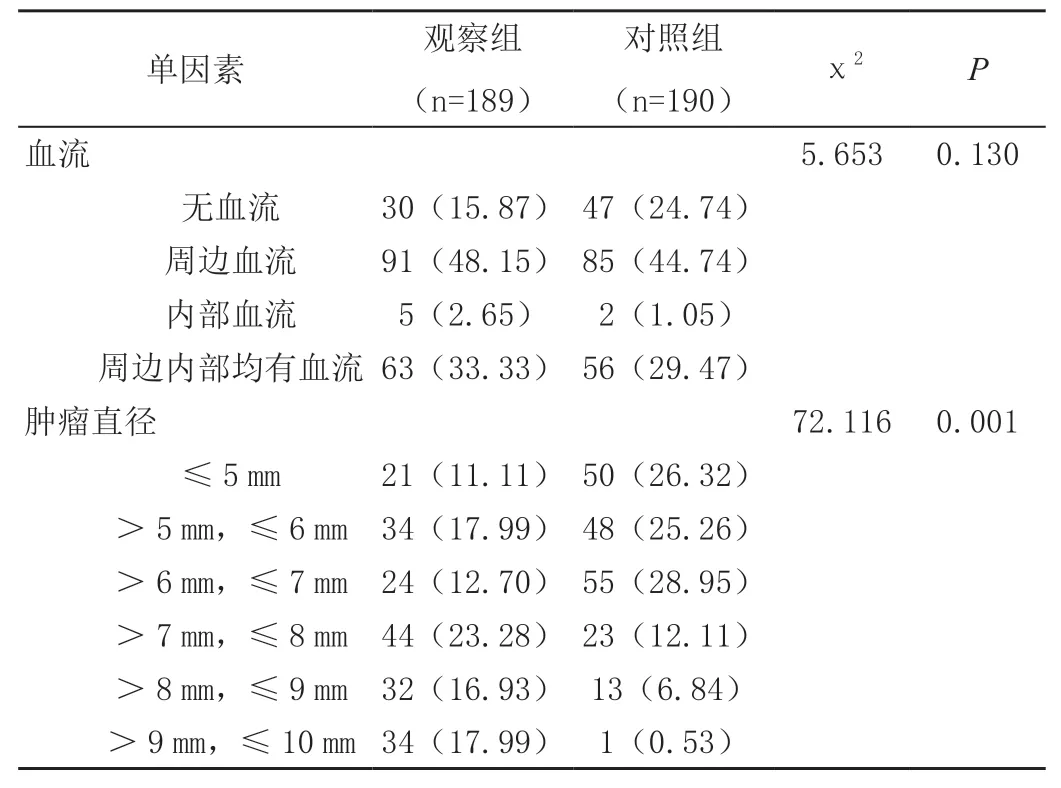
表2 (续)
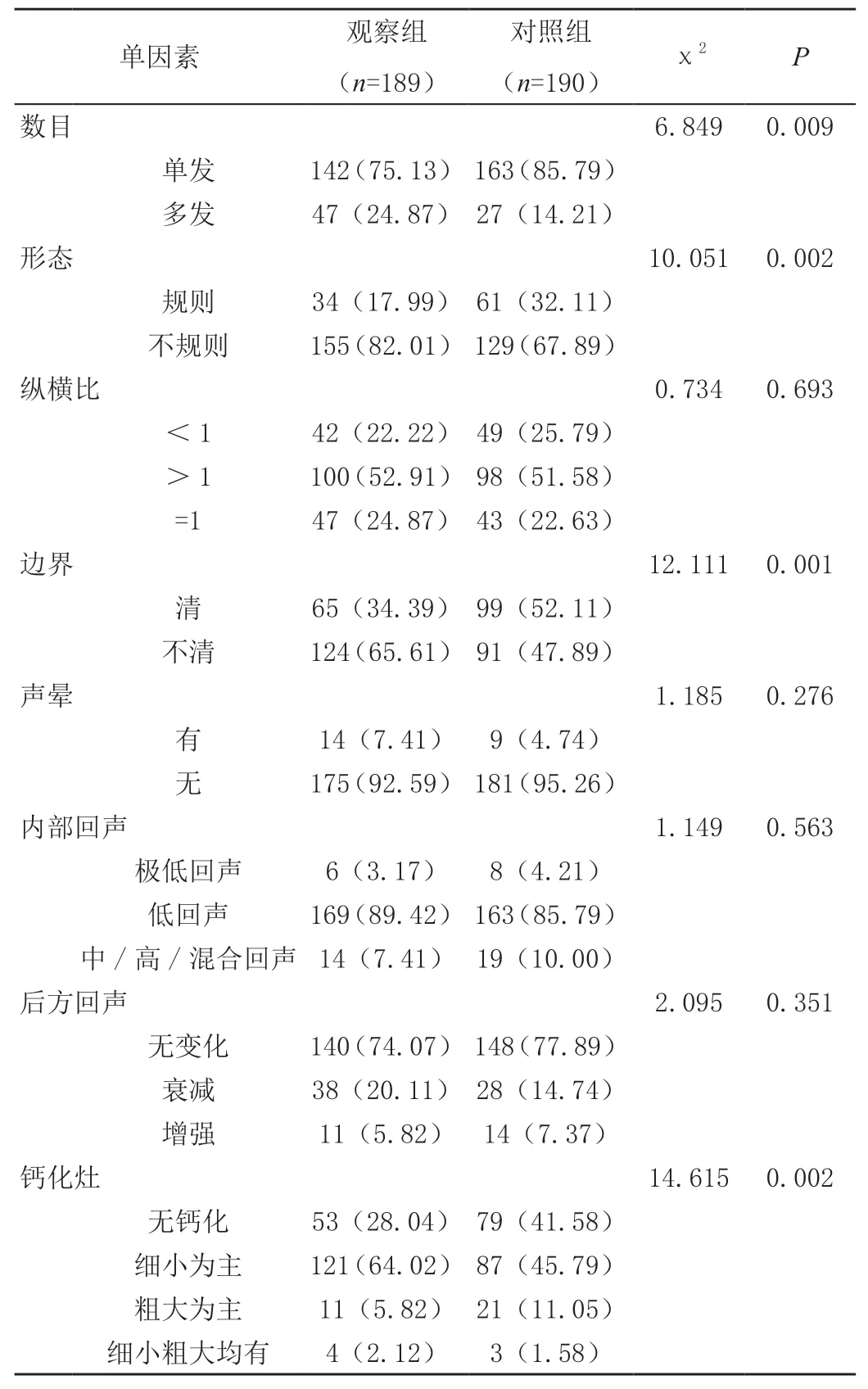
表2 两组超声参数与PTMC患者CLNM相关性分析[n(%)]
2.3 PTMC患者CLNM的多因素Logistic回归分析
多因素Logistic回归分析显示,肿瘤直径>7 mm、双侧病灶、边界不清是PTMC患者CLNM的独立危险因素(P<0.05),见表3。

表3 PTMC患者CLNM的多因素Logistic回归分析
临床统计显示[5],甲状腺乳头状癌(papillary thyroid carcinoma,PTC)约占所有甲状腺癌的90%,而PTMC在PTC的新发病例中约占38.2%。大部分PTMC起病隐匿,早期无明显症状,但随着超声新技术不断应用,PTMC的临床早期诊断率不断提高。
目前,临床对PTMC尚无统一管理方案,主要分歧在于PTMC患者术后的最大获益和甲状腺手术切除的范围、需不需要行淋巴结清除及清除区域[6]。虽然大部分PTMC患者预后良好,但是并不是均处于隐匿不发病状态,大部分晚期的PTC均由PTMC渐大而形成。而且一定数量的PTMC可同时伴有其他高侵袭性组织学亚型,甚至初期就伴有局部浸润或颈部淋巴结及远处淋巴结转移[7]。因此,早期明确PTMC有无CLNM,综合评估肿瘤的组织学特性、超声图像特征,对临床合理制定手术及后续治疗方案、改善预后至关重要。
超声诊断能够反映PTMC病灶特征,并检查周围淋巴结情况,明确有无转移。本研究中,379例PTMC患者发生CLNM的有189例;
PTMC患者CLNM单因素分析显示,病灶侧别、数目、形态、边界、钙化灶、直径等超声特征是主要的单因素(P<0.05)。提示双侧发病、病灶多发、形态不规则、边界不清、内部细小钙化灶、肿瘤直接>7 mm的PTMC病灶更容易发生CLNM。临床应警惕存在这些超声特征的病灶,一旦发现相关征象,应逐一排查可疑淋巴结,并对可疑淋巴结行超声引导下细胞学穿刺活检,为临床手术淋巴结清扫范围提供病理上的支持[8]。多因素Logistic回归分析显示,肿瘤直径>7 mm、双侧病灶、边界不清是PTMC患者CLNM的独立危险因素(P<0.05)。肿瘤边界不清提示肿瘤侵袭性强,呈浸润性生长,往往恶性程度较高[9]。而肿瘤直径越大,也提示转移的风险越高。理论上双侧发病可以是多灶性病变也可能为腺体内转移所致,若为转移灶,通常意味着肿瘤增殖、转移活跃,更容易发生淋巴结转移[10]。
综上所述,超声多参数与PTMC患者CLNM有一定关联,临床应警惕肿瘤直径>7 mm、双侧病灶、边界不清三项高危因素,早期明确有无CLNM,为临床制定合理手术方案提供可靠依据。
猜你喜欢 齐齐哈尔边界淋巴结 齐齐哈尔老年大学校歌老年教育(老年大学)(2022年7期)2022-07-21守住你的边界故事作文·高年级(2022年2期)2022-02-24喉前淋巴结与甲状腺乳头状癌颈部淋巴结转移的相关性研究天津医科大学学报(2021年4期)2021-08-21突破非织造应用边界纺织科学研究(2021年7期)2021-08-14探索太阳系的边界小学科学(学生版)(2021年4期)2021-07-23齐齐哈尔地区一例鹅圆环病毒的PCR诊断现代畜牧科技(2021年4期)2021-07-21齐齐哈尔冰球城市社会影响力的提升冰雪运动(2020年1期)2020-08-24意大利边界穿越之家现代装饰(2020年4期)2020-05-20淋巴结肿大不一定是癌养生保健指南(2019年11期)2019-12-17The benefits and drawbacks of AI校园英语·中旬(2019年7期)2019-09-16推荐访问:淋巴结 甲状腺 相关性推荐文章