分化型甲状腺癌术后首次131I,清甲效果影响因素的分析
来源:优秀文章 发布时间:2022-12-02 点击:
敬凤连 张召奇 赵新明 王建方 张敬勉 和玲燕
河北医科大学第四医院核医学科,石家庄 050011
甲状腺癌是内分泌系统中最常见的恶性肿瘤,其发病率居全球所有恶性肿瘤的第9 位[1],90%以上的甲状腺癌为DTC。近年来,DTC 的发病率呈持续上升趋势,人群过多暴露于辐射环境、检出率提高等是其可能发病的原因[2-3]。DTC 的预后良好,10 年生存率可达85%以上[4]。2015 年美国甲状腺协会(American Thyroid Association, ATA)发布的《成人甲状腺结节与分化型甲状腺癌诊治指南》[5]指出,131I 清甲治疗是DTC 患者术后重要的辅助治疗手段。本研究通过分析DTC 患者的多项临床指标与131I 清甲成功率的关系,探讨影响DTC 患者术后首次131I 清甲效果的因素,为今后指导DTC 患者个体化有效治疗提供理论依据及临床参考。
1.1 一般资料
回顾性分析2013 年4 月至2022 年3 月于河北医科大学第四医院行DTC 全切或近全切术后首次行131I 治疗的159 例患者的临床资料,其中男性51例、女性108 例,年龄24~78(46.5±11.9)岁。纳入标准:(1)手术方式为甲状腺全切或近全切;
(2)术后组织病理学检查结果为DTC;
(3)确诊年龄≥18 岁;
(4)术后首次接受131I 治疗。排除标准:术后131I 诊断性全身显像(diagnostic whole body scan,Dx-WBS)显示甲状腺床无放射性浓聚。所有患者均签署了知情同意书。本研究符合《赫尔辛基宣言》的原则。
1.2 131I 治疗前的准备
所有患者术后未服或停服甲状腺素药物2~3 周,低碘饮食,避免使用含碘造影剂和药物。测定所有患者的血清T3、T4、TSH、甲状腺球蛋白(thyroglobulin,Tg)、甲状腺球蛋白抗体(thyroglobulin antibodies,TgAb)水平和血常规等指标。
1.3 131I 治疗
每例患者的131I 治疗剂量根据患者的临床特征,如TNM 分期、影像学检查结果、血清Tg 水平等在当时的指南范围内进行个体化调整。具体剂量标准如下:无转移患者131I 清甲治疗剂量为1.11~3.70 GBq(30~100 mCi);
有淋巴结转移的患者,131I 清甲清灶同时进行,治疗剂量为3.70~5.55 GBq(100~150 mCi);
有肺转移或骨转移的患者131I 治疗剂量为5.55~7.40 GBq(150~200 mCi);
需清甲同时进行辅助治疗患者的31I 治疗剂量为3.70~5.55 GBq(100~150 mCi)。将患者按首次131I 治疗选用的剂量分为3 组:2.96 GBq(80 mCi)组、3.70 GBq(100 mCi)组和5.55~7.40 GBq(150~200 mCi)组。
1.4 评价标准
清甲成功的判断标准:131I 治疗后(4±1)个月131I Dx-WBS 示甲状腺床无放射性浓聚。
1.5 影响131I 清甲效果的因素
按照清甲成功的标准,分析患者的性别、年龄、手术方式、131I 治疗前血清Tg 水平及TSH 水平、131I 治疗距离手术的时间和131I 治疗剂量等因素是否影响清甲效果。
1.6 统计学分析
应用SPSS 26.0 软件对数据进行统计学分析。计数资料用率表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2.1 患者的基本情况
159 例DTC 患者中,157 例为乳头状甲状腺癌、2 例为滤泡状甲状腺癌。其中36 例接受2.96 GBq131I 治疗,91 例接受3.70 GBq131I 治疗,29 例接受5.55 GBq131I 治疗,3 例接受7.40 GBq131I 治疗。所有患者均未出现骨髓抑制。
2.2 首次131I 清甲成功患者的情况
159 例患者在131I 治疗后(4±1)个月复查,按照清甲成功的判断标准,首次清甲的成功患者共112例,首次清甲的成功率为70.4%(112/159)。
2.3 影响131I 首次清甲效果的因素
由表1 可知,131I 治疗剂量为2.96 GBq 组、3.70 GBq 组、5.55~7.40 GBq 组的清甲成功率的差异有统计学意义(P=0.029)。其中,5.55~7.40 GBq组的清甲成功率高于2.96 GBq 组和3.70 GBq 组,且差异均有统计学意义(均P<0.05);
3.70 GBq组的清甲成功率高于2.96 GBq 组,但差异无统计学意义(χ2=1.368,P=0.242)。手术方式为全切的DTC患者的清甲成功率高于近全切患者(P=0.034)。131I 治疗前TSH 水平≥30 mU/L 组患者的清甲成功率高于TSH 水平<30 mU/L 组的患者(P=0.028)。而性别、年龄、131I 治疗前血清Tg 水平、131I 治疗距离手术的时间的组间清甲成功率的差异均无统计学意义(均P>0.05)。
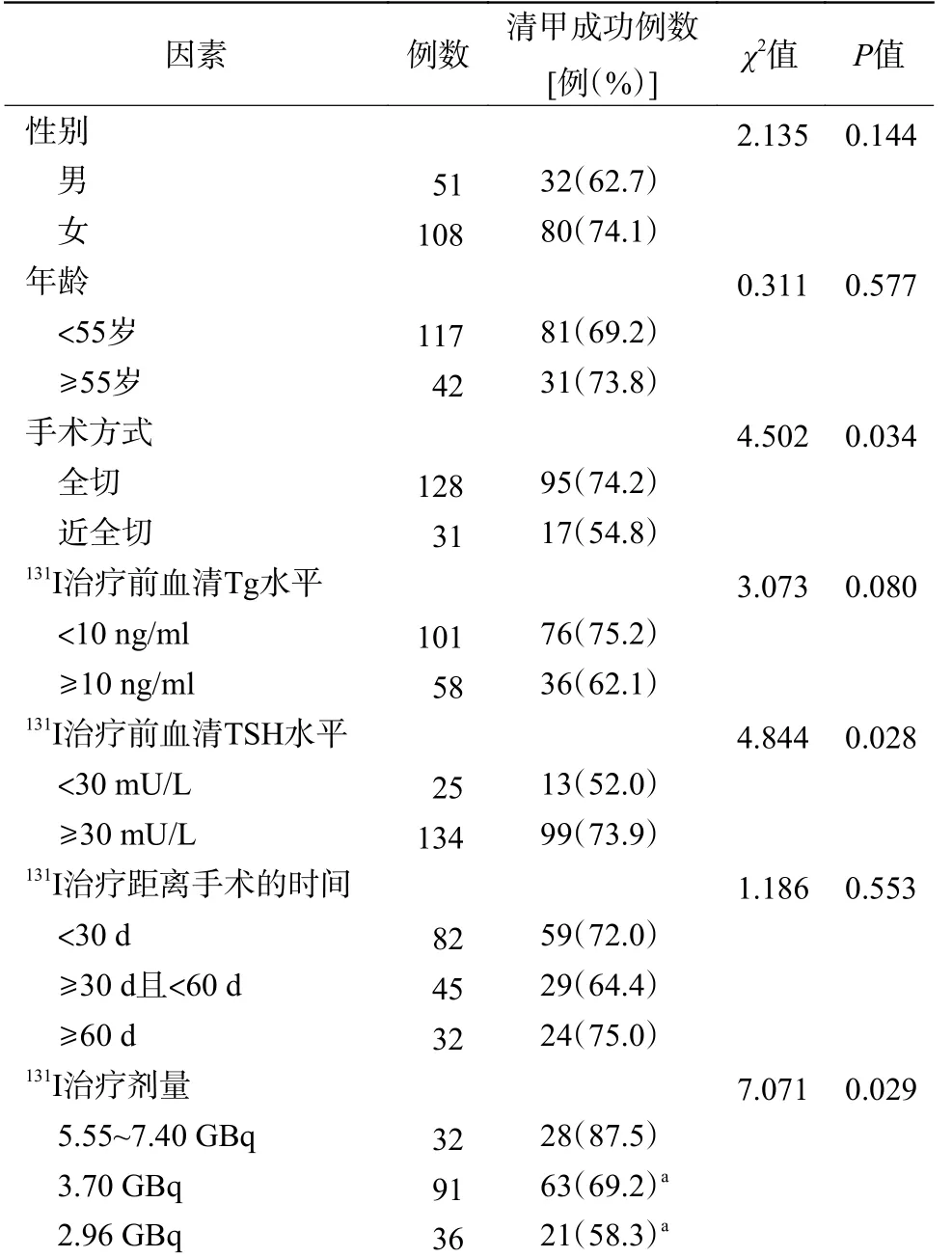
表1 159 例DTC 患者术后首次131I 清甲效果影响因素的分析Table1 The analysis of factors influencing the effect of first 131I ablation after operation in 159 differentiated thyroid carcinoma patients
自1941 年首次将131I 用于治疗甲状腺癌至今,已有80 余年的历史,由于其具有疗效确切、不良反应小、简便易行等优点,已被广泛应用于DTC患者的治疗[6]。Verburg 等[7]分析了2007 年8 月至2017 年12 月发表的131I 治疗DTC 的论文,其中包含来自不同国家的9 万多个病例,他们发现DTC术后行131I 治疗患者的5 年、10 年无病生存期(DFS)和总生存期(OS)等明显优于未行131I 治疗的患者,进一步证实了131I 在DTC 治疗中的应用价值,而清甲治疗是131I 治疗DTC 的重要环节。
131I 清甲治疗的剂量一直存在很大争议,各国对该问题持不同的观点[8]。Hackshaw 等[9]进行了大样本的Meta 分析,汇总了1966 年至2006 年利用131I 行低剂量(1.11 GBq)和高剂量(3.70 GBq)清甲治疗患者的临床资料,分析其清甲成功率,其中有些研究结果显示,清甲成功率的高低与131I 清甲治疗剂量无关;
另一些研究结果显示,低剂量131I 清甲成功率较低,高剂量131I 清甲成功率较高。姜玉艳等[10]和瞿源等[11]对比了低剂量和高剂量131I 在中低危DTC 患者中的清甲成功率,结果显示,2 组患者的整体清甲成功率无差别,但是姜玉艳等[10]进一步的分层研究结果显示,在中低危DTC 患者中,T3 分期、残留甲状腺摄锝率较高、5 μg/L<血清治疗前刺激性Tg 水平≤10 μg/L 的患者接受高131I 治疗剂量的清甲治疗效果要优于低131I 治疗剂量。有研究者对低剂量和高剂量131I 在非高危DTC 患者清甲中的差别进行了研究,结果显示,当残留甲状腺组织较少时,采用高剂量131I 可提高首次清甲成功率[12]。本研究结果显示,3.70 GBq 组、5.55~7.40 GBq 组的清甲成功率高于2.96 GBq 组,且各组患者的各项血象指标在治疗后均处于正常范围内,没有发生骨髓抑制等严重的不良反应,这说明在临床实践中可以依据患者的临床特征同时进行清甲治疗和辅助治疗或清灶治疗,通过适当增加首次131I 治疗剂量,从而减少131I 治疗次数。
DTC 患者采用不同的手术方式可导致术后残留甲状腺组织的差异较大,进而影响131I 首次清甲的效果。张桂芝等[13]发现,甲状腺全切术组的首次清甲成功率高于非全切术组,清甲成功组残留甲状腺的质量明显低于清甲未成功组,减少残留甲状腺组织的质量是提高清甲成功率的关键因素之一。本研究的结果显示,手术方式为全切的DTC 患者的131I 清甲成功率高于近全切患者,即DTC 术后残留的甲状腺组织越少,清甲成功率越高。因此,对于拟行131I 治疗的DTC 患者,外科医师可以在保护甲状旁腺或其他重要组织的前提下,尽量切除更多的甲状腺组织,以便后续131I 治疗的成功实施。
Tg 由甲状腺滤泡上皮细胞合成分泌,被认为是甲状腺形态完整的特殊标志物。当甲状腺滤泡壁损伤时,可导致大量的Tg 进入血液,因此术后血清Tg 水平可用于评估残留甲状腺组织的大小,指导临床治疗决策。有研究结果表明,131I 清甲治疗前刺激性Tg 水平≥10 ng/ml 患者的清甲失败率是治疗前刺激性Tg 水平<10 ng/ml 患者的25.5 倍[14]。本研究结果显示,治疗前Tg 水平<10 ng/ml 的患者与治疗前Tg 水平≥10 ng/ml 的患者的清甲成功率的差异无统计学意义,其原因可能为本研究选取的病例均为甲状腺全切或近全切患者,残留的甲状腺组织较少,从而导致入组的大部分患者Tg 水平偏低。
垂体产生的TSH 能够通过提高钠和(或)碘同向转运体的表达,增加甲状腺滤泡细胞对碘的摄取,从而促进机体甲状腺激素的合成,因此,清甲治疗前患者体内的TSH 水平会影响残留甲状腺组织摄取131I。张桂芝等[13]的研究结果显示,治疗前TSH 水平≥30 mU/L 组患者的清甲成功率高于TSH 水平<30 mU/L 组,治疗前TSH 水平是影响清甲疗效的关键因素。本研究的结果显示,治疗前TSH 水平≥30 mU/L 患者的清甲成功率高于TSH水平<30 mU/L 的患者,与张桂芝等[13]的研究结果一致,这进一步说明了131I 治疗前较高的TSH 水平在清甲治疗中的重要性,131I 清甲治疗前应尽可能使患者血清TSH 水平>30 mU/L。对于停服甲状腺激素2~3 周TSH 水平仍<30 mU/L 或不能耐受停服甲状腺激素导致甲状腺功能减退(甲减)的患者,在符合外源性TSH 治疗条件及患者经济条件允许的前提下,可通过注射重组人促甲状腺激素[15](rh-TSH)达到快速提升TSH 水平的目的,进而缩短等待131I 清甲治疗的时间,达到提高首次清甲治疗疗效的目的。
有研究结果表明,131I 治疗距离手术的时间<1 个月时,清甲成功率高(67%),131I 治疗距离手术的时间>1 个月时,清甲成功率只有30%[16]。而本研究中131I 治疗距离手术的时间<30 d、≥30 d 且<60 d 与≥60 d 之间的差异无统计学意义,其可能原因是纳入的159 例患者均为甲状腺全切或近全切患者,残留的甲状腺组织较少,微小病变潜在进展的可能性小,且只有较少部分患者是在手术后3 个月或更长时间进行了清甲治疗。DTC 术后患者如符合131I 治疗的适应证,应尽早行清甲治疗,以提高首次清甲成功率。
本研究尚存在不足之处,如样本量有限;
此外,由于使用其他131I 治疗剂量进行治疗的患者例数偏少,未进一步分组,如未纳入1.11 GBq、1.85 GBq 等其他不同治疗剂量的患者,未分析其与首次清甲成功率的关系。
本研究结果显示,对于甲状腺癌全切或近全切患者,131I 治疗剂量、手术方式和治疗前TSH 水平是影响DTC 患者术后首次清甲效果的影响因素。随着131I 治疗剂量的增加,清甲成功率呈上升趋势。当患者手术方式为全切、治疗前TSH 水平≥30 mU/L 时,清甲成功率较高。患者的性别、年龄、131I 治疗前Tg 水平以及131I 治疗距离手术的时间等因素对DTC 患者术后首次清甲效果的影响不大。在DTC 患者131I 治疗中,应综合考虑患者的临床因素,以便在131I 治疗指南的剂量范围内寻找合适的治疗剂量,从而进一步提高疗效,减少治疗次数,造福患者。
利益冲突所有作者声明无利益冲突
作者贡献声明敬凤连负责文献的查阅、数据的统计、论文的撰写;
张召奇负责临床资料的整理、论文的修改;
赵新明负责论文的指导与审阅;
王建方、张敬勉负责影像检查结果的判读与整理;
和玲燕负责图像的采集与处理
推荐文章
- 国家开放大学电大专科《物业管理实务(1)》期末试题及答案(试卷号:2225)
- 国家开放大学电大专科《房地产营销管理》2021期末试题及答案(试卷号:2218)
- 国家开放大学电大专科《社会调查研究与方法》2021期末试题及答案(试卷号:2196)
- 部编版一年级下册语文期末测试卷附答案6
- 国家开放大学电大专科《社会工作政策法规》期末试题及答案(试卷号:2247)
- 国家开放大学电大专科《物业管理实务(2)》期末试题及答案(试卷号:2226)
- 国家开放大学电大专科《外科护理学》2021期末试题及答案(试卷号:2403)
- 国家开放大学电大专科《物业信息管理》期末试题及答案(试卷号:2228)
- 部编版语文三年级上册期末测试卷(二)
- 国家开放大学电大专科《物业设备设施管理》期末试题及答案(试卷号:2227)