基于定量脑电图与多指标特征构建急性重症脑出血早期功能恶化的预测模型
来源:优秀文章 发布时间:2023-03-23 点击:
于朝旭,葛 晶,王迎东,张歆萍,张晓娟,孙实安
自发性脑出血是一种具有较高发病率和病死率的脑卒中亚型,其患病率占所有脑卒中的15%~20%,患病第一个月内病死率约为40%,1年内病死率高达75%[1-2]。早期神经功能恶化(END)是脑出血早期常见严重并发症,指患者接受积极治疗后仍出现的神经功能持续恶化[3]。因此积极探究END发生的影响因素,早期识别END高危人群,对END的预防、改善患者预后具有重要意义。END是多因素共同作用的产物,如重症脑出血病情、炎症反应等[4-5]。此外,脑电图在评估脑出血患者早期神经功能变化方面具有良好应用价值,其操作便捷、结果可靠,可作为脑出血早期神经功能损伤进展风险评估的方法[6]。特别是定量脑电图指标双频谱指数(BIS)能迅速量化反映大脑功能状态,可对重症脑出血患者预后进行预测和评估[7]。故本研究重点探究基于定量脑电图与多指标特征构建的预测模型对急性重症脑出血END的预测价值。
1.1一般资料 收集2019年10月—2021年10月我院152例急性重症脑出血临床资料,其中男106例,女46例;
年龄43~79(60.23±7.84)岁;
脑出血类型[8]:高血压脑出血106例,动脉瘤及血管畸形导致出血37例,其他9例。纳入标准:首次自发性幕上脑出血[8];
格拉斯哥昏迷量表(GCS)评分[9]≤12分;
入院时CT计算血肿量≤30 ml;
发病时间≤72 h;
临床资料完整。排除标准:脑出血继发于动脉瘤、血管畸形、肿瘤、脑梗死者;
影像学检查颞窗穿透不良者;
有经颅手术治疗史者;
颅内大血管狭窄或闭塞者;
无脑血管病史者;
患有颅内感染、缺血缺氧性脑病、脑外伤等影响颅内脑电活动疾病者。
1.2观察指标 ①统计入院72 h内END发生情况。END判定标准:入院72 h内美国国立卫生研究院卒中量表(NIHSS)评分[10]增加≥4分或GCS评分降低≥2分。②发生与未发生END患者一般资料、BIS、实验室指标,分析患者发生END的影响因素。③构建END发生的Nomogram预测模型。
1.3研究方法
1.3.1一般资料收集:通过电子病历统计患者一般资料,包括性别、年龄、体质量指数、既往病史、吸烟史、饮酒史、脑出血类型、血肿体积、发病至治疗时间、入院NIHSS评分和GCS评分等。
1.3.2脑电图监测:入院后立即行脑电图监测,仪器为日本光电EEG-1200C监护仪,按照国际10-20系统应用标准16通道银盘电极固定于头皮上,常规双极导联、耳极作为参考电极进行脑电图描记。图像清晰稳定后开始监测并记录BIS。
1.3.3实验室指标检测:入院后立即采集患者血液标本送医院检验科检测,检测指标包括血清神经元特异性烯醇化酶(NSE)、D-二聚体(D-D)、凝溶胶蛋白(GSN)、Caspase切割的细胞角蛋白-18(CCCK-18)、轴突生长抑制因子-A(Nogo-A)、核因子-κB p65(NF-κB p65)、微小RNA-130a(miR-130a)水平及全血单核细胞计数、中性粒细胞计数、淋巴细胞计数,计算全身炎症反应指数(SIRI)=单核细胞计数×中性粒细胞计数/淋巴细胞计数。
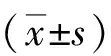
2.1END发生情况 152例入院72 h内共有43例发生END,109例未发生,END发生率为28.29%。
2.2END发生的单因素分析 单因素分析显示,糖尿病、血肿体积、入院NIHSS评分、入院GCS评分、BIS及血清NSE、D-D、GSN、CCCK-18、Nogo-A、NF-κB p65、SIRI、miR-130a水平与急性重症脑出血患者END发生有关(P<0.05,P<0.01)。见表1。
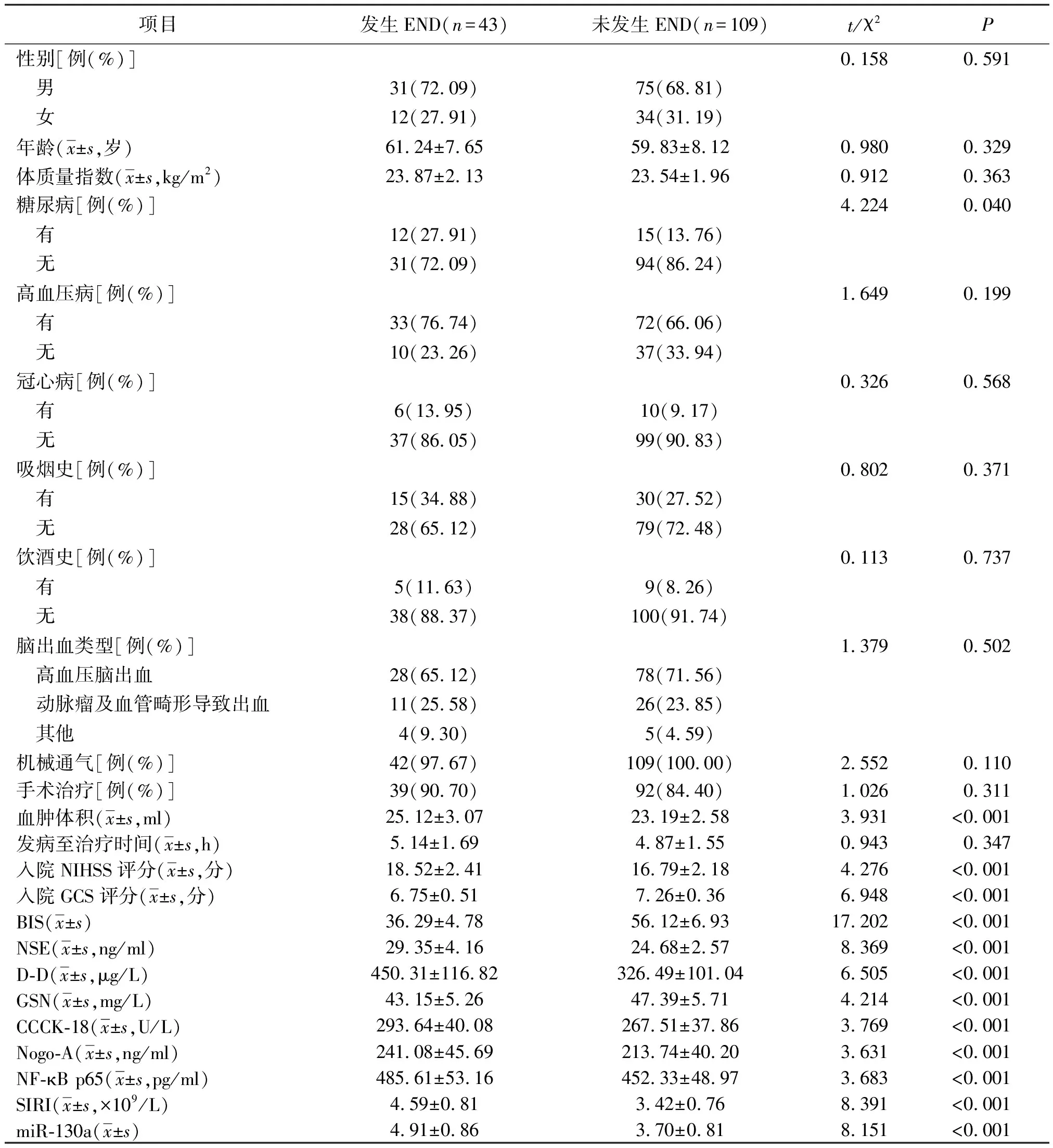
表1 急性重症脑出血患者END发生的单因素分析
2.3END发生的多因素分析 将是否发生END作为因变量,将单因素分析中差异有统计学意义的指标设为自变量,纳入多因素Logistic回归分析。具体赋值:END,未发生=0,发生=1;
糖尿病,无=0,有=1;
血肿体积、入院NIHSS评分、入院GCS评分、BIS、NSE、D-D、GSN、CCCK-18、Nogo-A、NF-κB p65、SIRI、miR-130a为连续变量,原值代入。结果显示,血肿体积、入院NIHSS评分及血清NSE、D-D、CCCK-18、Nogo-A、NF-κB p65、SIRI、miR-130a水平为急性重症脑出血患者END发生的独立危险因素,入院GCS评分、BIS及血清GSN水平为急性重症脑出血患者END发生的保护因素(P<0.01)。见表2。
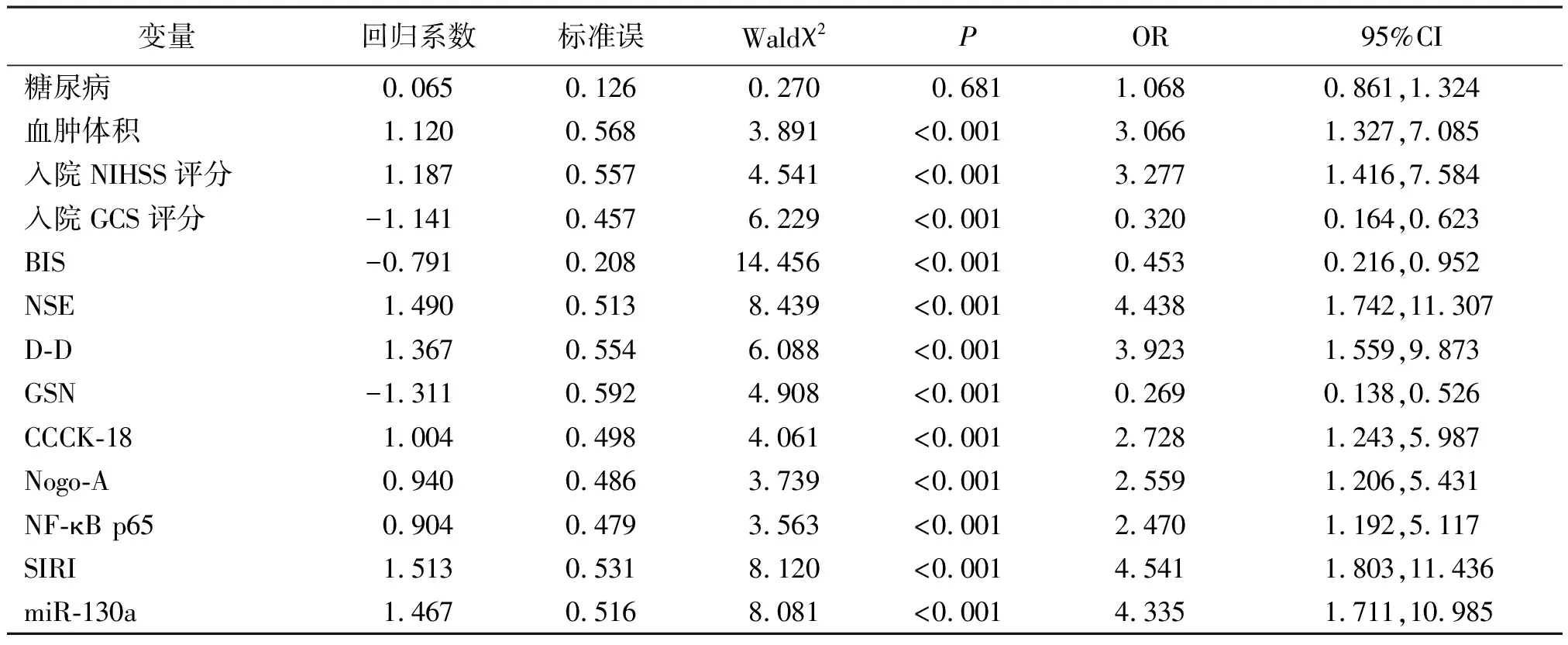
表2 急性重症脑出血患者END发生的多因素Logistic回归分析
2.4END发生的Nomogram预测模型构建与验证 基于多因素Logistic回归分析获取的影响因素,运用rms程序包构建急性重症脑出血患者发生END的Nomogram预测模型,见图1。首先通过自变量回归系数计算对应得分,后将各变量单项得分相加获得相应的总分,总分对应预测该急性重症脑出血患者发生END的概率。区分度验证:通过计算发现该预测模型C-index为0.881(95%CI为0.831,0.940),具有良好区分度。校准度验证:Nomogram模型预测急性重症脑出血患者发生END的校准度良好,模型与实际观测结果有较好一致性。见图2。
2.5含与不含BIS Nomogram预测模型的临床净获益分析 通过绘制决策曲线分析含与不含BIS的Nomogram预测模型的临床获益,发现当含BIS的模型预测值在0~0.9区间时,可提供附加临床获益。见图3。
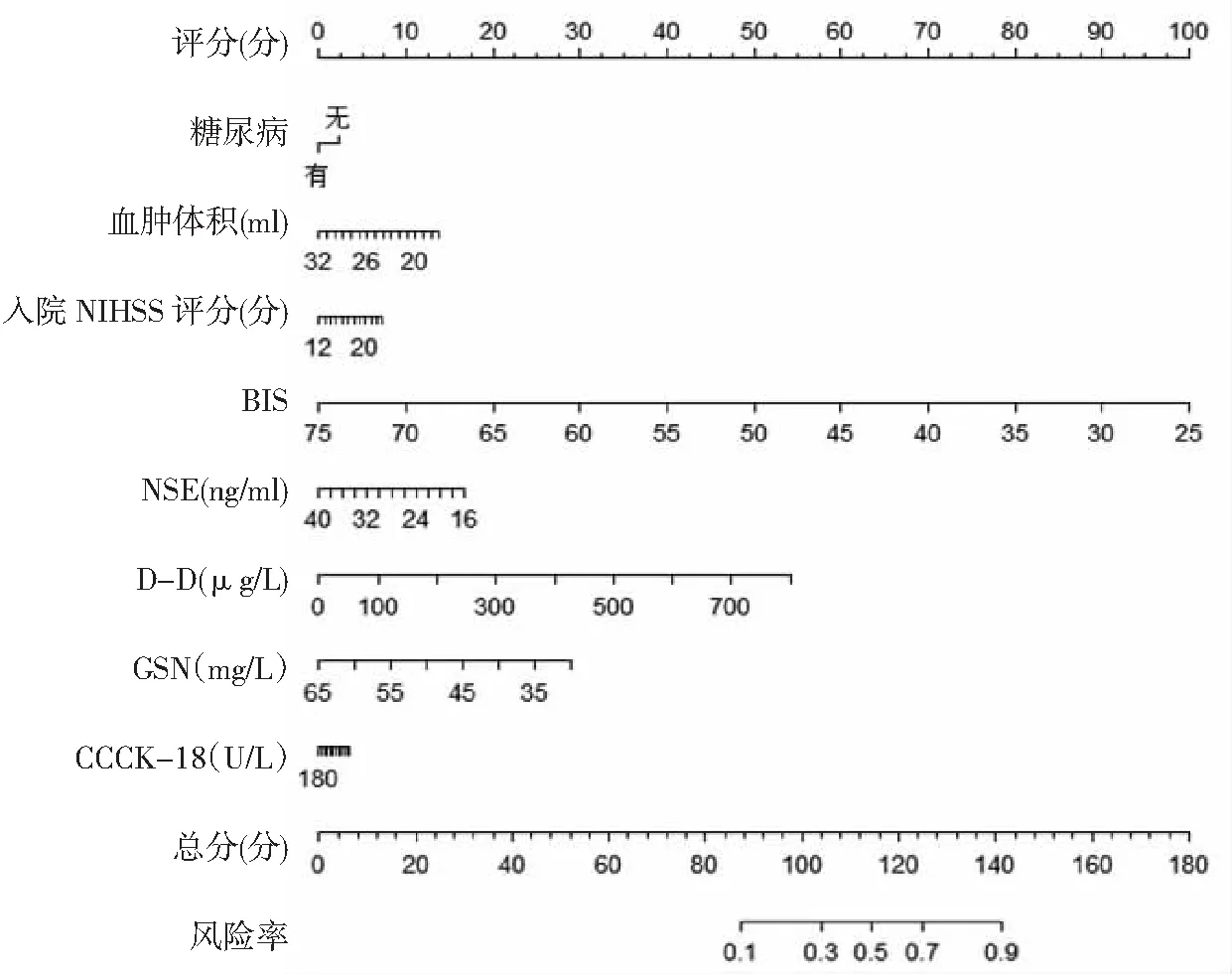
图1 急性重症脑出血患者发生END的Nomogram预测模型
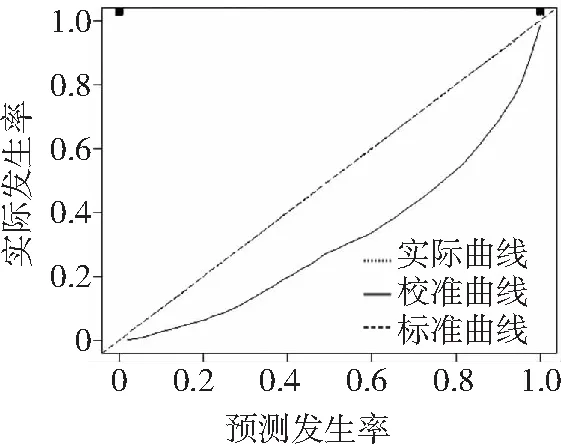
图2 Nomogram预测模型的校准曲线
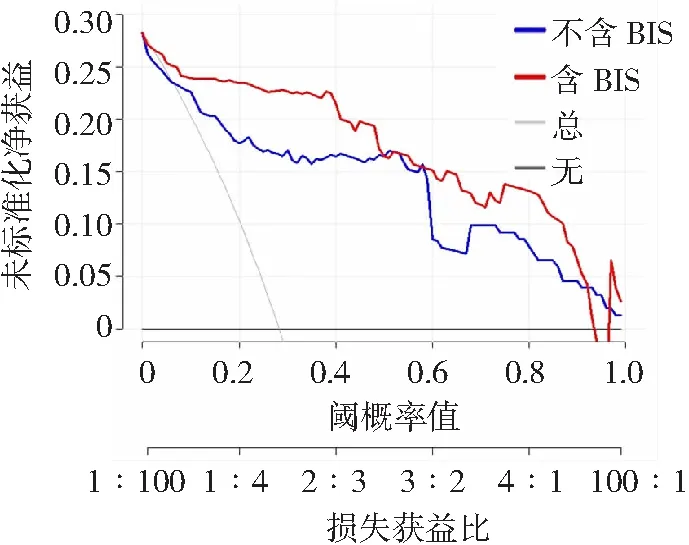
图3 含与不含BIS Nomogram预测模型的决策曲线BIS为双频谱指数
END是脑出血早期疾病发展造成的神经功能恶化,可引起进行性中枢神经障碍加重,严重影响患者预后[11]。本研究急性重症脑出血患者END发生率为28.29%,略高于国内相关报道的15.40%~22.76%[12-13]。原因可能在于本研究对象为急性重症脑出血患者,该类脑出血病情更严重,导致END发生率略高。可见对于急性重症脑出血患者,更应该加强END的预防。
本研究结果显示,血肿体积、入院NIHSS评分是急性重症脑出血患者END发生的独立危险因素,而入院GCS评分为急性重症脑出血患者END发生的保护因素。分析原因在于,NIHSS评分是反映患者神经功能缺损程度的重要参数,其值越高提示神经功能缺损越严重[14]。而GCS评分是评估患者意识状态的指标,其值越高提示意识状态越好[15]。随血肿体积、NIHSS评分增高和GCS评分降低,患者神经功能损伤加重,导致END发生风险升高。
近年来,脑电图广泛应用于神经外科疾病的预后评估,其能提供客观参数用于评估中枢神经系统结构和功能的异常变化[16]。脑电图定量参数BIS能定量评估脑电频率间的耦联程度,从而准确反映大脑皮质的意识状态[17]。书国伟等[18]研究指出,BIS在评估急性脑损伤程度、预测脑损伤预后方面具有较高可行性和准确性。但目前BIS与重症脑出血患者END发生的关系还未明确。本研究重点对此进行探究,结果发现BIS是急性重症脑出血患者END发生的保护因素,考虑原因为早期BIS越高反映患者中枢神经系统结构和功能的异常变化越小,END发生风险越低。
相关研究显示,炎症反应与脑出血患者END的发生密切相关,END发生患者血清肿瘤坏死因子-α、白细胞介素-8等多种炎性因子水平明显升高,早期评估炎症反应程度有助于预测患者神经功能恶化程度[19]。SIRI是评估机体炎症反应的新参数,能更全面反映机体炎症状态。本结果显示,SIRI是急性重症脑出血患者END发生的独立危险因素,可用于END的预测。本研究还发现,血清NSE、D-D、CCCK-18、Nogo-A、NF-κB p65、miR-130a水平也是急性重症脑出血患者END发生的独立危险因素,血清GSN水平为其保护因素。NSE、CCCK-18、Nogo-A、NF-κB p65均为神经损伤标志物,各指标水平升高提示脑出血引起的神经功能损伤加重,而GSN能清除神经功能损伤后释放的肌动蛋白,还能减轻炎性因子对神经细胞的损伤作用,有助于保护神经功能[20]。D-D是反映机体凝血功能的标志物,脑出血患者外源性凝血系统被激活,导致血清D-D水平升高,且其水平与神经功能损伤程度呈正相关[21]。miR-130a具有增大血脑屏障通透性的作用,其水平升高能加重脑出血患者脑水肿程度,促进神经功能损伤[22]。因此,血清NSE、D-D、CCCK-18、Nogo-A、NF-κB p65、miR-130a水平升高及血清GSN水平降低最终导致END发生风险增大。
血糖变异性是重症脑出血患者神经功能变化的影响因素,并指出患者入院后应密切监测早期血糖水平变化[23]。本研究单因素分析结果显示,发生END的急性重症脑出血患者糖尿病发生率明显高于未发生END患者,且发现糖尿病并不是END发生的影响因素。马刘佳等[13]研究也显示,糖尿病不是自发性脑出血患者END发生的影响因素,支持本研究结论。
基于上述研究结果,本研究进一步构建了急性重症脑出血患者END发生的Nomogram预测模型,通过验证发现该模型预测急性重症脑出血患者END发生的区分度较好,与实际观测结果有较好的一致性。说明本研究构建的Nomogram预测模型在预测急性重症脑出血患者END发生方面具有良好价值。决策曲线是一种评价净获益较好的方法,本研究通过绘制决策曲线发现含BIS的模型预测值在0~0.9区间时,可提供附加临床获益,即含BIS的模型可选择阈值范围较大,相对安全,同时能获得更好的临床效用。
综上,BIS与急性重症脑出血患者END发生密切相关,基于BIS与多指标特征构建的Nomogram预测模型能为早期预测END发生风险提供依据。
猜你喜欢 脑出血入院神经功能 利用信息技术再造急诊入院管理流程*重庆医学(2022年24期)2023-01-04中西医结合治疗脑出血的疗效观察中国典型病例大全(2022年11期)2022-05-13间歇性低氧干预对脑缺血大鼠神经功能恢复的影响天津医科大学学报(2021年3期)2021-07-21脾切除后伴发脑出血1例并文献复习老年医学与保健(2017年6期)2017-02-06高压氧辅助治疗对卒中后抑郁患者血清5-HT、NE及神经功能的影响西南军医(2016年6期)2016-01-23纳洛酮在脑出血治疗中的应用探析中国卫生标准管理(2015年5期)2016-01-14不同程度神经功能缺损的脑梗死患者血尿酸与预后的相关性研究安徽医科大学学报(2015年9期)2015-12-16针刺改善血管性痴呆神经功能缺损和日常生活能力21例中国中医药现代远程教育(2014年14期)2014-03-01脑出血早期血肿扩大的研究进展西南军医(2014年1期)2014-02-03入院计划概念框架系统分析中国医院(2012年2期)2012-05-24推荐访问:脑电图 脑出血 定量