2型糖尿病患者低血糖发生原因分析及护理对策探讨
来源:优秀文章 发布时间:2022-12-04 点击:
林雅,陈怡,章江南,张芳芳
福州市第一医院,福建福州 350001
2型糖尿病病程长,需终身接受治疗,但是在漫长的治疗过程中,受到很多因素的影响,患者常会发生各种并发症,其中低血糖最为常见,需积极预防低血糖,保证处理和治疗及时,否则会导致不可逆脑损伤,对患者生命安全造成严重的影响[1-2]。但现阶段针对低血糖的预防方案缺乏标准化和规范化,同时基于患者对低血糖的认知程度较低,无法积极配合护理工作,使护理难度提升[3]。基于此,福州市第一医院重点分析发生低血糖原因,以此为依据对患者施以预见性护理,力图有效减少低血糖发生情况,以改善患者预后[4]。为进一步分析预见性护理的实践价值,本研究选取2021年3月—2022年1月就诊本院门诊的2型糖尿病患者90例实施对照研究,现报道如下。
1.1 一般资料
选取本院门诊的2型糖尿病患者90例为研究对象,随机数字法予以分组研究,每组45例。对照组;
年龄30~78岁,平均(58.15±9.45)岁;
男25例,女20例;
病程3~15年;
平均(7.25±3.29)年;
文化程度:12例小学及以下,20例中学,13例大学及以上。研究组;
年龄31~79岁,平均(59.05±9.38)岁;
男24例,女21例;
病程3~15年,平均(7.36±3.25)年;
文化程度:13例小学及以下,19例中学,13例大学及以上。两组一般资料对比,差异无统计学意义(P>0.05),具有可比性。本研究所选病例经过医学伦理委员会批准。
1.2 纳入与排除标准
纳入标准:①门诊新发2型糖尿病[5];
②沟通与认知功能均正常;
③年龄18岁以上;
④针对本研究了解,自愿配合。
排除标准:①精神疾病或认知障碍者;
②免疫缺陷者;
③器质性严重病变者;
④糖尿病严重并发症者;
⑤恶性肿瘤者;
⑥无法配合而退出者。
1.3 方法
对照组采用常规护理,普及低血糖相关知识常规,教育方式主要为口头宣教,有效监测患者血糖水平,指导患者用药,并告知患者治疗过程中的注意事项等。
研究组采用护理方法预见性护理,方法如下。(1)充分分析低血糖发生原因,通过文献资料查阅、专家咨询、集体讨论等方式分析发生低血糖原因,影响因素主要包括以下几个方面,即药物、疾病、饮食、年龄、运动、心理等因素。药物因素:用药剂量或用药方式不当;
短效和长效胰岛素比例不当,合用降糖药物发挥协调作用,使降糖效果强化或延长;
病情改善后剂量未及时减少;
联合用药提升发生率;
误信广告擅自用药。疾病因素:部分患者合并自主神经病变、腹泻、呕吐、心脑血管疾病、肝肾功能不全者均易发生低血糖。饮食因素:胰岛素注射后长时间或未及时用餐、饮食不合理,饮食控制过度、腹泻时加餐不及时、食欲不良,较少进食而无法充足摄入热量、空腹饮酒或过量饮酒。年龄因素:老年人更易发生低血糖。运动因素:运动过量、空腹运动、运动时间长均易诱发低血糖。心理因素:由于本病病程长,患者产生的各种不良情绪易影响治疗依从性;
因对血糖高导致并发症过度担心,过度控制饮食,且对血糖控制效果追求完美,易造成低血糖情况;
护理人员重视度不够也会导致低血糖发生。(2)基于以上低血糖发生原因,制订预见性护理方案,利用本院自制低血糖风险评估量表评估患者的低血糖风险,要特别关注高风险患者,强化干预。方法如下:①药物护理。护理人员向患者和家属详细讲解降糖药物类型、应用方式、剂量、不良反应,并让患者了解遵医嘱用药的重要性,不得擅自对药物用量随意增减;
短效制剂为首选时,不要直接选择磺脲类降糖药物;
针对高龄和危重患者,适当放宽血糖控制目标,选择血药浓度容易积蓄、中效、短效药物,开始治疗时要保证小剂量;
药物需餐前应用时,保证30 min内要用餐,不要睡前用促泌剂等易发生低血糖的药物;
准时、准量注射胰岛素,不要在运动部位注射,防止过快吸收而导致低血糖发生;
告知患者胰岛素作用时间,防止时间错误或注射种类错误而导致低血糖发生,血糖恢复或基本正常时,要积极与医生沟通,适当调整剂量;
30%~40%胰岛素代谢途径为肾脏,针对肾功能不全者要提示患者定期复诊,调整胰岛素剂量;
应用多种药物联合治疗时,注意相互作用,指导患者严格按医嘱服药,勿自行添加,以防降糖药重复使用。②密切监测血糖水平,重点告知胰岛素泵加强治疗、联合用药、并发症、病程长、老年患者,更易发生低血糖反应和低血糖症,提醒患者家属督促患者定时监测血糖水平;
尤其是居家凌晨3点、午夜、三餐前点要重点监测血糖值,针对症状不典型、异常反应、神志改变、低血糖前期表现、低于正常值时,要立即到院复查,判断是否强化血糖监测或加餐;
有效防治低血糖,当血糖<3.9 mmol/L时,不管存在症状与否,均要做好记录,包括发生的时间和可能原因,随时微信或电话告知专科护士。③认知干预。基于患者和家属对低血糖认知程度较低,增加了发生低血糖的风险,因此需强化认知干预,充分利用各种知识普及方法,比如知识手册、科普视频、集中授课等,让患者和家属掌握低血糖临床症状、发生原因、处理和预防方法、危害等。在患者外出时,要携带糖尿病救助卡和食物随身,保证生活方式良好养成,规律生活,定量、按时进餐;
在门诊随访期间,再次强化宣教内容,充分了解知识掌握程度,及时纠正错误认知,并告知其自我监测血糖的方法和重要,凌晨3点和餐前易发生低血糖,告知患者好发低血糖时间,要注意夜间发生低血糖,需在睡前强化血糖监测。④运动指导。保证运动适当,运动可增加胰岛素敏感性,减轻体质量,减少降糖药物剂量。以患者并发症、病情、年龄为依据科学制订规律、长期运动方案,以有氧运动为主,即打太极、骑自行车、慢跑、散步等,易坚持和安全的首选运动为步行;
早晚餐后60~90 min为运动时间,30~45 min/次,5~6次/周;
告知患者在运动过程中要随身携带高含糖食物,家属陪伴运动更好;
运动时感觉不适要立即停止,不得在进餐前、降糖药服用或胰岛素注射、空腹情况下运动;
每天运动量和时间要固定,防止剧烈运动,针对高血压、感染、视网膜病变、心脑血管严重疾病者不建议运动。⑤饮食护理。用药量和饮食量要平衡,以患者并发症、运动量、生活习惯、性别、体质量、身高等为依据制订个性化饮食方案,每天控制热量,重视摄入热量达标,定量、定时用餐,坚持少食多餐饮食原则,50%~60%碳水化合物,增加饮食中高纤维素,使血糖浓度保持稳定;
因夜间易发生低血糖,要适当加餐;
降糖药物服用过程中要戒酒和戒烟;
及时向医生汇报进食少、食欲下降、腹泻患者,适当减少胰岛素用量,如不能掌握调整剂量方法,也可通过微信和电话咨询专科护士;
因有事需延时进食或禁食者,要携带高糖食物,避免发生低血糖情况。⑥心理护理。重视患者心理状态的评估,强化护患间的沟通,保证护患关系良好构建,鼓励患者,使其表达内心想法,予以个性化心理疏导,尽量满足患者合理需求,耐心解答患者疑问,必要时讲解成功案例,提升患者治疗信心和依从性,促进遵医行为提升,以有效防治低血糖。两组均进行为期3个月的随访,统计干预效果。
1.4 观察指标
对比发生低血糖情况,包括轻度(<2.8 mmol/L)和重度(<1.1 mmo/L),比较低血糖总发生率;
利用本院自制的调查问卷了解患者低血糖知识掌握程度,包括临床症状、发生原因、处理方法、预防方法,每项100分为满分,分数越高越好;
对比血糖指标,即空腹、餐后2 h血糖、血糖变异系数(血糖标准差与平均血糖比值所得的百分数);
对比护理满意度,选择本院自制问卷了解满意度,总分100分,非常满意(85~100分)、基本满意(60~84分)、不满意(<60分),基本满意率+非常满意率=总满意度。
1.5 统计方法
采用SPSS 23.0统计学软件处理数据,符合正态分布的计量资料用(±s)表示,进行t检验;
计数资料用[n(%)]表示,进行χ2检验,P<0.05为差异有统计学意义。
2.1 两组低血糖发生情况对比
与对照组对比,研究组低血糖发生率明显较低,差异有统计学意义(P<0.05),见表1。
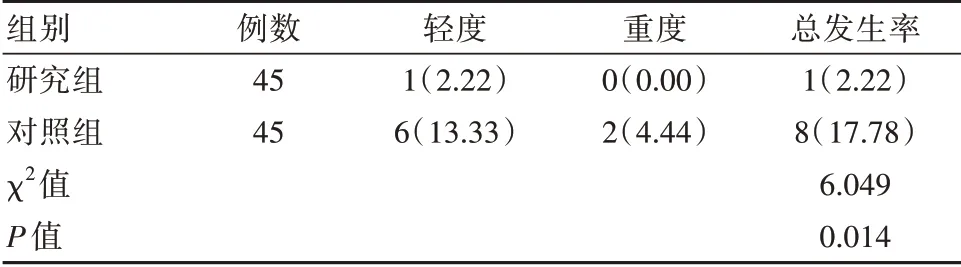
表1 两组患者低血糖发生情况对比[n(%)]
2.2 两组低血糖知识掌握程度对比
与对照组对比,研究组低血糖知识各项评分明显较好,差异有统计学意义(P<0.05),见表2。
表2 两组患者低血糖知识掌握程度对比[(±s),分]
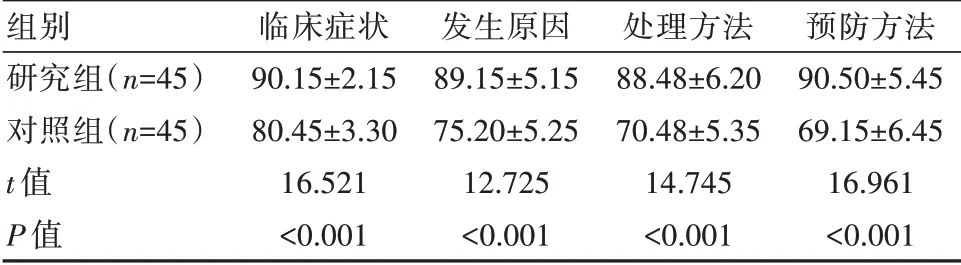
表2 两组患者低血糖知识掌握程度对比[(±s),分]
组别研究组(n=45)对照组(n=45)t值P值临床症状90.15±2.1580.45±3.3016.521<0.001发生原因89.15±5.1575.20±5.2512.725<0.001处理方法88.48±6.2070.48±5.3514.745<0.001预防方法90.50±5.4569.15±6.4516.961<0.001
2.3 两组血糖指标对比
护理后两组空腹血糖和餐后2 h血糖水平均降低,但是两组护理前后比较,差异无统计学意义(P>0.05);
与对照组对比,研究组血糖变异系数护理后明显较好,差异有统计学意义(P<0.05),见表3。
表3 两组患者血糖指标比较(±s)
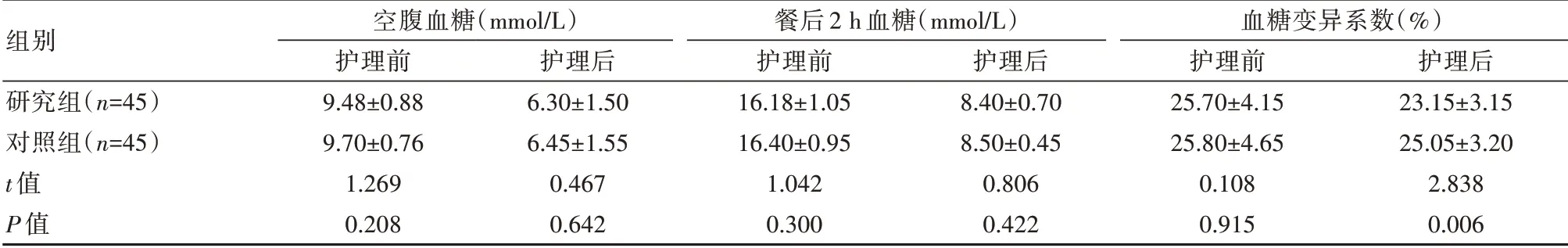
表3 两组患者血糖指标比较(±s)
组别研究组(n=45)对照组(n=45)t值P值空腹血糖(mmol/L)护理前9.48±0.889.70±0.761.2690.208护理后6.30±1.506.45±1.550.4670.642餐后2 h血糖(mmol/L)护理前16.18±1.0516.40±0.951.0420.300护理后8.40±0.708.50±0.450.8060.422血糖变异系数(%)护理前25.70±4.1525.80±4.650.1080.915护理后23.15±3.1525.05±3.202.8380.006
2.4 两组护理满意度对比
与对照组对比,研究组护理满意度均明显较高,差异有统计学意义(P<0.05),见表4。

表4 两组患者护理满意度比较[n(%)]
在临床上糖尿病为一种常见的慢性疾病,90%以上患者为2型糖尿病[6-7]。2型糖尿病与1型糖尿病相比,未完全丧失胰岛分泌能力,甚至部分患者会发生胰岛分泌过剩情况,然而因胰岛素作用差,使其患者体内缺少胰岛素[8-10]。2型糖尿病在临床上作为一种发病率较高的疾病类型,无特效治疗方式,需终身接受治疗[11-12]。但是在漫长治疗过程中受到很多因素的影响,患者会发生低血糖,但是针对低血糖预防方案尚未标准化[13-14]。很多原因影响下会发生低血糖,为有效预防低血糖事件,需分析低血糖发生原因,本研究采用综合分析方式,对低血糖发生原因进行分析,主要包括药物、疾病、饮食、年龄、运动、心理、护理人员因素等,基于此,在以上几个方面有效控制,有利于减少低血糖发生情况[15-16]。本研究在低血糖发生原因深入分析基础上予以患者预见性护理,获得了满意效果,研究结果表明:与对照组对比,研究组低血糖发生率明显较低(P<0.05);
与对照组对比,研究组低血糖知识各项评分明显较好(P<0.05);
护理前两组血糖水平相近(P>0.05);
护理后两组患者空腹血糖和餐后2 h血糖水平均降低明显,但是两组护理后比较,差异无统计学意义(P>0.05);
与对照组对比,护理后研究组血糖变异系数明显较好(P<0.05);
与对照组对比,研究组护理满意度均明显较高(P<0.05)。可见,预见性护理可降低低血糖发生率,可提升患者低血糖知识掌握程度,可维持患者血糖水平稳定,有利于建立良好的护患关系,证实了预见性护理的可行性较高,获得以上效果的原因为:预见性护理作为一种科学、有效的护理模式,以低血糖发生原因为依据制订预见性护理,在用药、血糖监测、运动、饮食、心理等方面实施预见性护理,在这些方面注重细节化和预见性,提升患者认知程度,改善患者心理状态,提升遵医行为,在运动、饮食和用药方面强化预防,在好发时间点注意预防,以有效预防和处理低血糖情况,促进患者自护能力提升,避免发生低血糖事件,以改善患者预后[17-18]。
综上所述,2型糖尿病患者低血糖的发生原因有很多,基于发生原因予以患者预见性护理可获得满意的效果,可有效预防低血糖,提升低血糖知识掌握程度,有效控制血糖水平,有利于良好护患关系的建立,此护理方法值得推广。
猜你喜欢 预见性低血糖研究组 预见性护理程序在老年痴呆护理中的应用及满意度评价健康体检与管理(2022年4期)2022-05-13全脑血管造影术后并发症的预见性护理中国典型病例大全(2022年13期)2022-05-10您对低血糖的这些看法 原来都是错的保健与生活(2022年9期)2022-05-06预见性护理干预在接种新冠疫苗中的应用中国典型病例大全(2022年7期)2022-04-22预见性护理在上消化道恶性肿瘤术后患者肠内营养中的应用效果中华养生保健(2021年18期)2021-02-13立体几何单元测试题中学课程辅导·高考版(2020年12期)2020-12-232019届高考数学模拟试题(一)本刊试题研究组中学课程辅导·高考版(2019年3期)2019-04-04圆锥曲线解答题训练中学课程辅导·高考版(2018年11期)2018-01-23期中考试模拟试题中学课程辅导·高考版(2018年11期)2018-01-23糖友,当心低血糖突袭家庭医药·快乐养生(2017年5期)2017-05-18推荐访问:低血糖 糖尿病患者 对策推荐文章
- 2018年江西赣州市医疗急救中心招聘编外人员公告:赣州市医疗急救中心
- 升学宴策划活动方案|2018升学宴活动方案
- 小学六一游园活动总结 [小学六一游园活动策划]
- 2018年中国工商银行广东分行暑期实习生招聘岗位、报名时间:2018中国工商银行广西分行春招
- 澳洲留学八大名校排名申请条件_澳洲留学奖学金申请条件及时间
- [调工商档案介绍信范文] 工商档案查询介绍信
- 加拿大亲属移民政策最新更新|加拿大亲属移民条件
- 初一下册语文练习册答案人教版2018 2018人教版语文练习册答案
- 贵州贵阳房价2018 2018年贵州贵阳中医学院第二附属医院招聘方案
- 【2018广东省湛江市赤坎区审计局招聘公告】2018湛江市赤坎区教师招聘