非动脉炎性视网膜中央动脉阻塞伴同侧颈内动脉闭塞患者的眼底影像特征△
来源:优秀文章 发布时间:2023-04-16 点击:
雷 涛 王润生 张 博 王小堂 王 琨 周晓梁 郑云娟 郑 波
非动脉炎性视网膜中央动脉阻塞(NA-CRAO)属于急性致盲性眼病,常伴有颈内动脉狭窄、闭塞。眼动脉是颈内动脉进入颅内的第一分支,依次发出视网膜中央动脉和睫状后动脉。在颈内动脉闭塞后眼动脉血流降低,发生NA-CRAO以及颅内脑血管阻塞的风险显著增高,部分NA-CRAO导致的视力丧失作为颈内动脉闭塞患者的首发症状就诊于眼科。早期识别颈内动脉闭塞对于NA-CRAO治疗方式选择和预后评估有重要作用。本研究对NA-CRAO伴同侧颈内动脉闭塞患者的眼底影像特征进行分析,现将结果报告如下。
1.1 一般资料本研究为回顾性研究。选择2019年11月至2021年11月在西安市人民医院(西安市第四医院)眼科住院治疗的NA-CRAO伴同侧颈内动脉闭塞患者32例32眼为颈内动脉闭塞组,均为单侧眼发病;
右眼20例,左眼12例,发病时间2~120(37.13±36.06)h;
其中男28例,女4例,年龄30~80(53.91±12.99)岁;
选同期住院治疗的NA-CRAO不伴有颈内动脉闭塞患者32例32眼为对照组,右眼25例,左眼7例,发病时间3~120(42.31±37.22)h;
其中男27例,女5例,年龄30~73(53.16±13.00)岁。
1.2 方法所有患者均符合NA-CRAO诊断标准[1],眼底视网膜动脉纤细、闭塞,后极部视网膜灰白色水肿,黄斑区樱桃红斑;
OCT检查见视网膜水肿增厚,解剖层次模糊,表现为高反射;
荧光素眼底血管造影(FFA)检查见臂-视网膜循环时间(A-Rct)延迟和(或)视网膜动脉主干-末梢荧光素充盈时间(FT)延长,患眼A-Rct>15 s,和(或)FT延长>2 s、视网膜动脉荧光素逆行充盈、荧光素流变细、充盈节段状等,除外单纯性眼缺血综合征(非视网膜动脉阻塞)。采用国际标准视力表检测患者最佳矫正视力(BCVA),并将结果转换为logMAR视力记录,对患者行瞳孔、眼球运动、裂隙灯显微镜、彩色眼底照相、OCT、FFA、颈部血管超声多普勒、颅脑磁共振(MRI)、磁共振血管成像(MRA)检查,颈内动脉闭塞组患者中16例行头颈部CT血管成像(CTA)检查,12例行脑血管造影检查,对照组患者未做头颈部CTA和脑血管造影检查。FFA检查采用Heidelberg荧光素眼底血管造影设备测量A-Rct及FT,专人严格规范操作,确保A-Rct及FT记录的准确性,两名医师阅读眼底影像,确保眼底影像结果判定的一致性。比较两组患者的A-Rct、FT、FFA特征、BCVA、眼底彩色照相、虹膜新生血管以及黄斑OCT特征。
1.3 统计学方法采用SPSS 15.0统计软件进行统计学分析,计量资料以均数±标准差表示,两组间计量资料比较符合正态分布采用t检验,不符合正态分布比较采用χ2检验;
计数资料以百分数表示,组间率的比较采用χ2检验。检验水准:α=0.05。
2.1 颈内动脉闭塞组和对照组患者基本资料比较两组患者基本资料比较见表1,颈内动脉闭塞组和对照组患者年龄、性别、眼别、发病时间以及高血压、糖尿病、高脂血症、高同型半胱氨酸血症患病率差异均无统计学意义(均为P>0.05)。
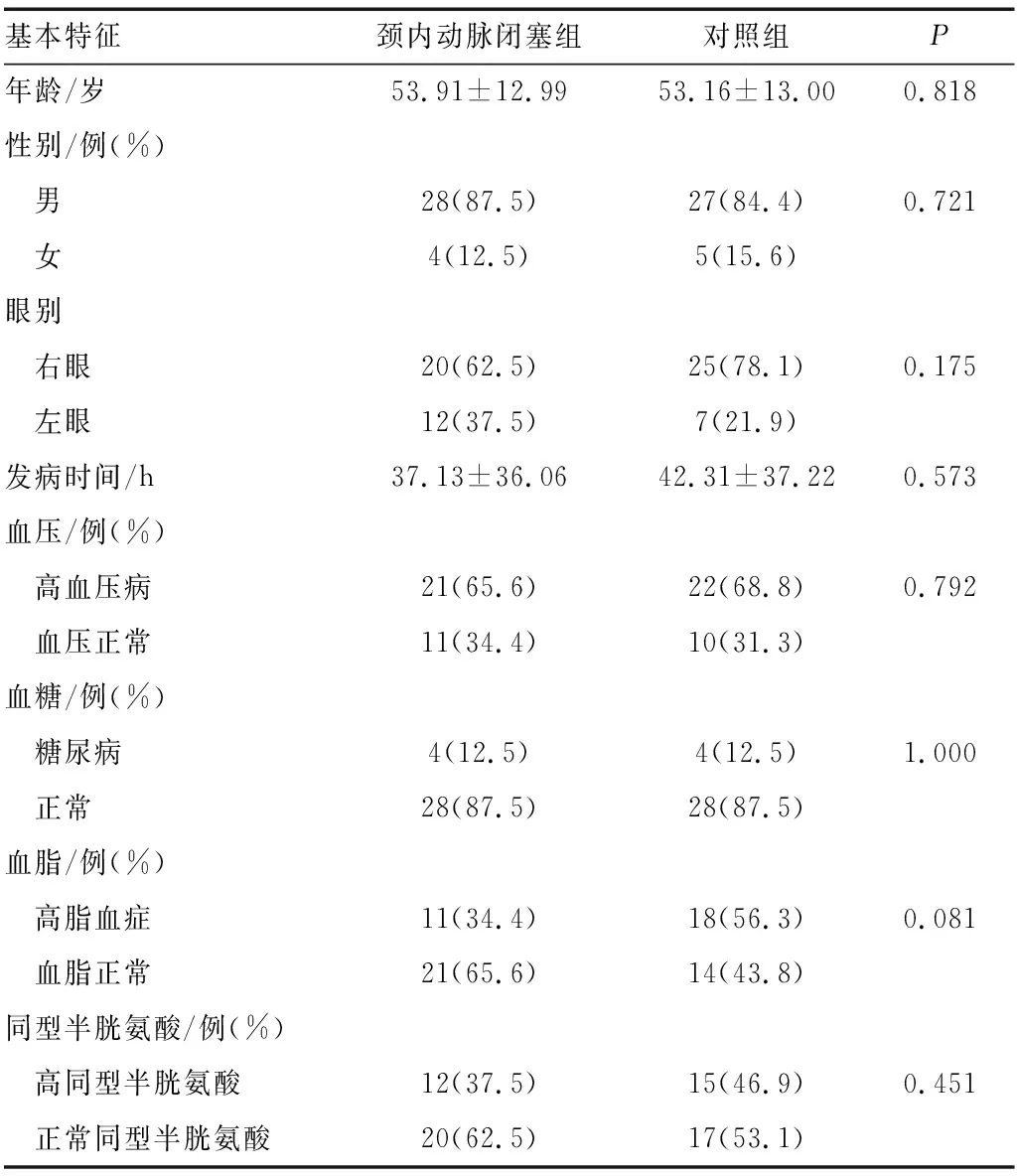
表1 颈内动脉闭塞组和对照组患者基本资料比较
2.2 颈内动脉闭塞组和对照组患者A-Rct、FT、BCVA比较颈内动脉闭塞组和对照组患者A-Rct、FT和BCVA比较见表2,颈内动脉闭塞组患者A-Rct和FT均较对照组显著延长,差异均有统计学意义(P=0.016、0.003);
颈内动脉闭塞组患者BCVA差于对照组,差异有统计学意义(P=0.014)。

表2 颈内动脉闭塞组和对照组患者A-Rct、FT及BCVA比较
2.3 颈内动脉闭塞组和对照组患者的彩色眼底像及FFA比较FFA检测结果显示,颈内动脉闭塞组患者FFA早期脉络膜背景弱荧光(图1A)、视网膜动脉荧光素逆行充盈,FT延长,荧光素流变细呈节段状充盈(图1B)、视网膜动脉周边部荧光素充盈不良(图1C)、静脉扩张伴荧光素渗漏(图1D)、虹膜新生血管(图1E)均较为多见,而对照组患者较少发生。颈内动脉闭塞组患者的脉络膜背景弱荧光、静脉扩张伴荧光素渗漏和虹膜新生血管的发生率均高于对照组(均为P<0.05)(表3)。

图1 颈内动脉闭塞组患者FFA及CTA检查像 患者,男,60岁,右眼突发视力下降24 h。A:FFA动脉早期像,右眼视网膜动脉荧光素充盈延迟,斑片状脉络膜背景弱荧光;
B:右眼FFA动脉期像,FT延长;
C:右眼FFA动脉晚期像,视网膜动脉周边部荧光素充盈不良;
D:右眼FFA动静脉期像,视网膜静脉充盈扩张,荧光素渗漏;
E:FFA右眼虹膜像,虹膜新生血管荧光素充盈;
F:颅脑颈部CTA像,右侧颈内动脉未显影(红箭头)。
彩色眼底照相发现,颈内动脉闭塞组患者视网膜弥漫性苍白色水肿,范围包括后极部及周边部视网膜,视网膜动脉纤细、呈节段状,黄斑区樱桃红斑,黄斑周围视网膜毛细血管出血(图2A);
对照组患者视网膜水肿范围多数累及后极部,而周边部视网膜受累以及黄斑周围毛细血管出血较少发生。颈内动脉闭塞组患者FFA动脉早期像见视网膜动脉荧光素逆行充盈(图2B);
黄斑周围小动脉荧光素充盈突然中断如树枝折断状,形成黄斑无灌注区(图2C)以及黄斑周围小动脉荧光素渗漏(图2D);
对照组患者FFA视网膜动脉荧光素逆行充盈、黄斑无灌注区以及黄斑周围小动脉荧光素渗漏较少发生。颈内动脉闭塞组患者黄斑周围毛细血管出血、视网膜动脉荧光素逆行充盈、黄斑无灌注区以及黄斑周围小动脉荧光素渗漏的发生率均高于对照组,差异均有统计学意义(均为P<0.05)(表3)。

图2 颈内动脉闭塞组患者彩色眼底像及FFA检查像 患者,男,52岁,右眼突发视力下降30 h。A:右眼彩色眼底像;
B:右眼FFA动脉早期像荧光素充盈延迟;
C:右眼FFA动静脉期像;
D:右眼FFA晚期像。
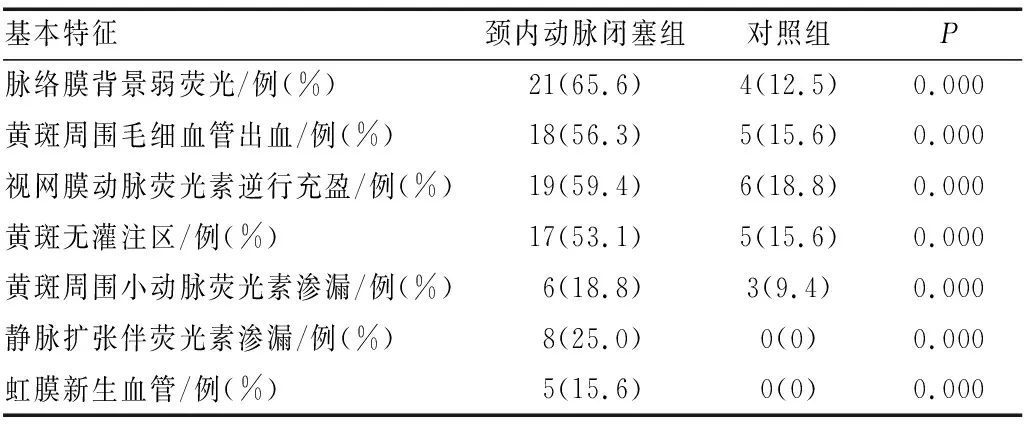
表3 颈内动脉闭塞组与对照组患者FFA特征比较
2.4 颈内动脉闭塞组和对照组患者颅脑MRI特征比较颈内动脉闭塞组患者急性脑梗死(图3A-D)的发生率高于对照组(18.8%vs3.1%),差异有统计学意义(P=0.000)。
2.5 颈内动脉闭塞组和对照组患者黄斑OCT特征比较两组患者黄斑OCT特征比较见表4,颈内动脉闭塞组患者黄斑中心凹和黄斑周围视网膜厚度均高于对照组,差异均有统计学意义(P=0.000、0.003);
且黄斑囊样水肿(图3E-F)发生率显著高于对照组,差异有统计学意义(P=0.000)。
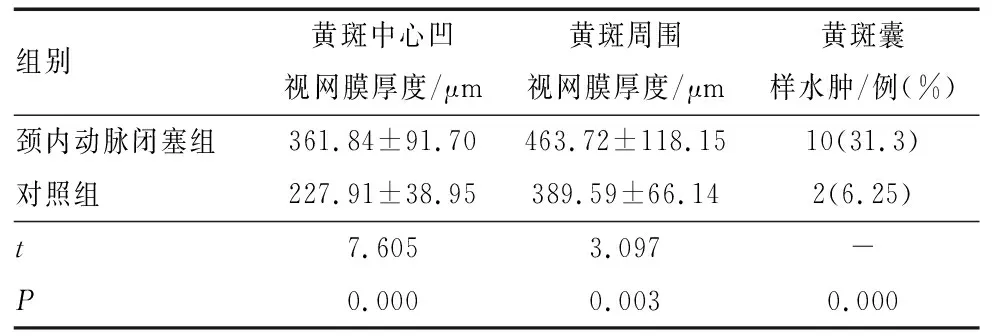
表4 颈内动脉闭塞组和对照组患者黄斑OCT特征比较

图3 图2患者的颅脑MRI、MRA和黄斑OCT检查图像 A:轴位T1WI,右侧基底节区低信号病灶(红箭头),边界清楚;
B:轴位T2WI,右侧基底节区病灶高信号(红箭头);
C:轴位DWI,右侧顶叶多发高信号病灶(红箭头);
D:MRA像,右侧颈内动脉颅内段未显影(红箭头);
E:右眼黄斑OCT水平扫描像,黄斑鼻侧和颞侧视网膜内层水肿增厚,囊样水肿,解剖分层不清晰,高反射信号;
F:右眼黄斑OCT垂直扫描像,黄斑上下方视网膜内层水肿增厚,囊样水肿,解剖分层不清晰,高反射信号。
NA-CRAO是以急性无痛性视力丧失为主要表现的致盲性眼病,其中颈内动脉重度狭窄、闭塞是NA-CRAO重要的致病原因之一,也是影响视功能恢复的重要因素,Hayreh等[2]报道,NA-CRAO患者中狭窄程度大于80%的颈内动脉狭窄占18%,并且有较高的急性脑梗死的发生率。
本研究通过比较分析NA-CRAO伴与不伴同侧颈内动脉闭塞患者的基本资料发现,两组患者年龄、性别、发病时间以及高脂血症、糖尿病、高血压、高同型半胱氨酸血症患病率的差异均无统计学意义。彩色眼底照相发现,颈内动脉闭塞组患者视网膜呈弥漫性苍白色水肿混浊,缺血水肿范围包括后极部及周边部视网膜,而对照组患者多表现为后极部视网膜灰白色混浊,颈内动脉闭塞组患者视网膜缺血的范围大且程度重。
FFA检查发现,NA-CRAO伴同侧颈内动脉闭塞患者动脉早期斑片状脉络膜背景弱荧光的发生率较高[3],A-Rct延迟,FT延长,周边部视网膜荧光素充盈不良。视网膜动脉逆行充盈,荧光素充盈迟缓,荧光素流变细呈节段状充盈[4];
文献报道[5]FFA的半定量分析显示视网膜灌注延迟与颈动脉狭窄有关。黄斑周围小动脉荧光素充盈突然中断如树枝折断状,形成黄斑无灌注区,在颈内动脉闭塞组患者中发生率显著高于对照组,黄斑区最厚的中央部分的视网膜毛细血管显著低灌注。由于视网膜毛细血管被周围肿胀的视网膜浅表组织压迫,造成“无再流现象”;
黄斑无灌注区边缘小动脉荧光素充盈中断,充盈中断的小动脉发生荧光素渗漏,在颈内动脉闭塞组患者中发生率显著高于对照组。FFA晚期见视网膜静脉扩张但不迂曲,静脉血管壁荧光素渗漏[6],此特征不同于视网膜中央静脉阻塞时视网膜静脉迂曲扩张,静脉期荧光素渗漏[7]。
颈内动脉重度狭窄/闭塞导致眼动脉血流动力学紊乱引起眼动脉灌注压下降[8],灌注压下降的程度取决于狭窄的程度。颈内动脉重度狭窄、闭塞是眼部缺血综合征常见的原因[9],眼缺血常作为颈动脉狭窄的首发症状[10-11]。传统观点认为,NA-CRAO引起虹膜新生血管和新生血管性青光眼[12],但NA-CRAO与虹膜新生血管及新生血管性青光眼之间的因果关系还没有明确[2,13]。本研究中有5例并发虹膜新生血管,均伴有同侧颈内动脉闭塞。
本研究中颈内动脉闭塞组有6例(18.8%)伴发急性脑梗死,梗死灶集中分布在分水岭区。颈内动脉闭塞后同侧脑动脉血流灌注降低是分水岭区低灌注型脑梗死的发生率显著增高的主要原因,其发生时间在NA-CRAO前后[14]。有研究[15]报道NA-CRAO与脑梗死的相关性较高[16-17], 30%的急性NA-CRAO患者MRI检查发现急性脑缺血灶,大多数患者为多发梗死灶且未出现典型急性脑梗死临床症状[18]。多达三分之二的颈内动脉重度狭窄/闭塞患者有眼科症状或体征,特别是这些症状或体征经常为这组临床症状的第一表现,也可发生在脑梗死的神经体征出现前几周[19]。
颈内动脉闭塞组患者的黄斑中心和黄斑周围视网膜厚度均显著高于对照组,且黄斑囊样水肿发生率高。黄斑中心和黄斑周围视网膜厚度与视功能呈负相关[20]。毛细血管因缺血损伤、再灌注损伤、间质和细胞水肿而血流受阻,视网膜内层缺血缺氧,胶质细胞及炎症因子高表达出现高反射信号,视网膜外层低反射信号[21],另外颈动脉粥样硬化斑块血小板聚集释放的5-羟色胺可引起视网膜中央动脉和(或)睫状后动脉短暂血管闭塞导致黄斑区视网膜缺血性坏死[22]。黄斑中心凹周围的视网膜毛细血管对缺血缺氧更为敏感,缺血-再灌注毛细血管损伤和视网膜内层肿胀,阻碍血液流入视网膜毛细血管[23]。
综上,NA-CRAO属于致盲性眼科急诊疾病,对于颈内动脉狭窄/闭塞的评估和治疗往往在最初被忽视[24]。特别是NA-CRAO患者视功能损害程度重,视网膜缺血范围广、程度重,患者A-Rct和FT显著延长,逆行充盈,黄斑出现无灌注区,黄斑周围小动脉荧光素渗漏,视网膜静脉血管扩张而不迂曲伴荧光素渗漏以及虹膜新生血管,黄斑囊样水肿等特征,应警惕是否伴有同侧颈内动脉闭塞,进行神经血管影像评估对于治疗方式选择和预后评估有重要的作用,及时采取干预措施对于改善视功能以及降低缺血性脑血管病的发生率非常重要。
猜你喜欢右眼黄斑水肿我不胖,只是有点肿——妊娠水肿中国生殖健康(2020年8期)2021-01-18掩其右眼文萃报·周二版(2020年25期)2020-07-06左眼右眼小读者(2019年24期)2020-01-19孕晚期胎儿水肿宫内干预及预后现代临床医学(2019年6期)2019-12-07左右眼小小说大世界(2019年3期)2019-07-02裂孔在黄斑保健医苑(2019年5期)2019-05-15眼前突然一片黑?可能是它出了问题……中国眼镜科技杂志(2018年22期)2018-11-26我不胖,只是有点肿——妊娠水肿中国生殖健康(2018年3期)2018-11-06眼白的发黄区块是“黄斑”吗家庭百事通·健康一点通(2018年9期)2018-10-12做个瘦子 送走水肿肌Coco薇(2016年8期)2016-10-09推荐访问:动脉 伴同 视网膜