近视防控门诊7~14岁儿童干眼的患病率及危险因素分析
来源:优秀文章 发布时间:2023-04-08 点击:
史千惠,刘 琳,何 晴,刘盛鑫,张 侠,魏瑞华
干眼为多因素引起的眼表疾病,是由于泪液的质、量及动力学异常导致的泪膜不稳定或眼表微环境失衡,可伴有眼表炎性反应、组织损伤及神经异常,造成眼部多种不适症状和(或)视功能障碍[1]。流行病学调查发现,干眼的患病率为5%~50%[2]。在社区、高校及眼科等多中心对各种群体进行干眼患病率调查研究发现,我国干眼发病率具有低龄化趋势[3-6]。多项针对健康儿童的研究报告干眼患病率为10%~44%[7-10]。上述研究结果提示临床工作中应重视对儿童青少年干眼的诊断和治疗。目前对儿童干眼的临床研究相对缺乏。当今社会儿童青少年的生活学习方式有着很大改变,随着环境变化[11-12]、线上学习导致电子产品使用增多及户外活动减少[13-15],可能会对儿童干眼发生和发展产生重大影响。儿童难以准确表述眼表损伤引起的不适,对问卷的内容理解不充分及眼表检查过程中难以配合等诸多因素均会造成儿童干眼易被忽视或诊断困难[16]。儿童近视矫正和防控方法均需要对眼表、泪膜进行评估,为临床选择控制方案提供客观数据,对儿童干眼的诊断和预防具有重要意义。本研究旨在探讨近视防控门诊儿童干眼患病率及其危险因素。

1.2方法
1.2.1一般资料收集收集纳入儿童的一般资料,包括姓名、年龄、性别;
眼部疾病史、眼部手术史、外伤史,全身疾病史和用药史;
近6mo使用滴眼液情况;
有无屈光不正及是否配戴框架眼镜;
近1mo每天使用电子产品看视频、打游戏、看电子书的时间和总时间;
每天户外活动时间;
每天睡眠时间;
饮食习惯等。
1.2.2眼表评估(1)眼表疾病指数(ocular surface disease index,OSDI):采用OSDI问卷进行评估,OSDI总分≥13分提示干眼[17]。(2)干眼客观指标:采用眼表综合分析仪(Keratograph 5M)[18]检测非侵入性泪河高度(noninvasive Keratograph tear meniscus height,NIKTMH)、非侵入性首次泪膜破裂时间(NIKBUT-f)、非侵入性平均泪膜破裂时间(average noninvasive Keratograph tear film break-up time,NIKBUT-av),检查过程均在暗室环境下由同一位专业技术人员完成,每眼测量3次,取平均值。(3)荧光素染色泪膜破裂时间(fluorescein tear film break-up time,fBUT):使用无菌生理盐水湿润后的荧光素钠眼科检测试纸轻触患者下方穹窿部结膜,嘱其轻轻眨眼数次至荧光素在角膜表面分布均匀,于裂隙灯钴蓝光下观察并记录眨眼后泪膜出现第一个黑斑的时间,即泪膜破裂时间,每眼测量3次,取平均值。(4)角膜荧光素染色评分(fluorescein staining score,FSS):荧光素染色评分采用12分法[19],将角膜分为4个象限,每个象限0~3分,无着色记为0分,1~30个点状着色记为1分;
>30个点状着色未出现染色融合记为2分;
角膜点状着色融合、丝状物及溃疡等记为3分。本研究中,OSDI总分≥13分且NIKBUT-f<10s即诊断为干眼[20]。

2.1纳入儿童干眼情况本研究纳入7~14岁儿童222例,其中男107例,女115例,将诊断为干眼的儿童62例(27.9%)纳入干眼组,其余儿童160例纳入非干眼组。干眼组儿童OSDI问卷评分显著高于非干眼组,泪膜破裂时间均低于非干眼组(P<0.05),但两组儿童NIKTMH、FSS评分差异均无统计学意义(P>0.05),见表1。
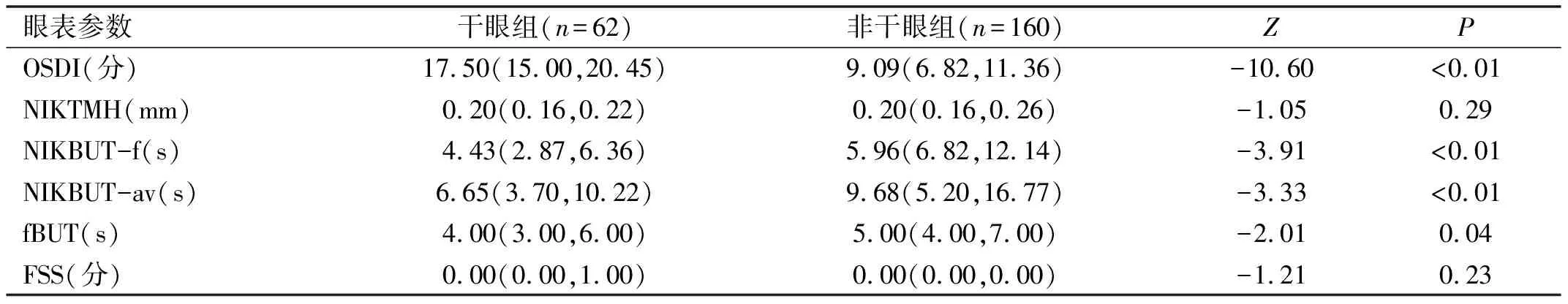
表1 两组儿童眼表参数的比较 M(P25,P75)
2.2两组儿童一般资料的比较两组儿童过敏性结膜炎、屈光不正、配戴框架眼镜、霰粒肿手术、近6mo使用滴眼液情况、每天使用电子产品总时间及打游戏、看视频时间、每天户外活动时间、每天睡眠时间等一般资料差异均有统计学意义(P<0.05),而年龄、性别、是否挑食、每天看电视总时间、每天使用电子产品看电子书时间等一般资料差异均无统计学意义(P>0.05),见表2。

表2 两组儿童一般资料的比较
2.3近视防控门诊儿童干眼的危险因素以是否发生干眼作为因变量,将2.2差异有统计学意义的一般资料作为自变量,采用Enter法筛选自变量进行Logistic回归分析,结果显示,过敏性结膜炎、屈光不正、每天使用电子产品总时间>2h、每天使用电子产品打游戏时间>2h、每天户外活动时间≤2h、每天睡眠时间<8h是发生干眼的危险因素,见表3。

表3 近视防控门诊儿童干眼危险因素的Logistic回归分析
近年来,儿童干眼和近视发生率均呈现上升趋势[21-22]。了解近视防控门诊儿童干眼患病情况可对临床拟定诊治方案提供客观数据支持。本研究显示,近视防控门诊7~14岁儿童干眼的患病率为27.9%。2019年,美国一项调查研究纳入2~17岁人群2 024 134例,结果显示,干眼患病率为0.2%[23];
我国昌都市14岁以下儿童干眼的患病率为13.86%[24],南通市中学生干眼患病率为19.55%[25];
李文光等[4]研究发现,眼科门诊儿童干眼患病率为19.5%。一项对7~18岁青少年儿童的研究显示,近视合并干眼的发病率为18.95%[5]。本研究纳入儿童均为近视防控门诊就诊的儿童,干眼患病率与上述文献报道相比较高,提示近视儿童有较高的发生干眼的风险,分析可能与不良用眼习惯有关。不同研究中儿童干眼的患病率不尽相同,分析产生这种差异的主要原因是儿童干眼缺乏统一的诊断标准,其次可能与不同研究观察的群体不同(年龄、性别、种族差异等),样本量大小、调查问卷的类型也不尽相同等有关。所以,近视防控门诊在选择和验配方案时应考虑儿童干眼问题,建议常规进行泪膜检查,指导诊疗,预防发生眼部不适风险。
本研究发现,过敏性结膜炎相关干眼的患病风险是无过敏性结膜炎儿童的2.31倍,分析过敏性结膜炎可能是儿童干眼的危险因素之一[26]。既往调查研究显示,中国西南地区3~6岁患有过敏性结膜炎的儿童干眼发病率高达97.5%[9]。过敏性结膜炎的发生机制较复杂。眼部过敏,特别是重度角结膜炎,包括泪膜不稳定、眼表炎症和损伤及神经感觉异常[26],均会造成干眼恶性循环。有研究介绍了多种趋化因子及其受体在过敏性炎症中发挥不同的作用,它们由多数参与眼表过敏性炎症的细胞分泌,并在角膜、结膜和泪液中表达[27]。过敏性结膜炎相关干眼是由于炎症因子攻击结膜上皮细胞和杯状细胞,导致眼表黏蛋白表达下降,泪膜破裂时间缩短[9,28]。
多项研究发现,屈光不正与干眼的发生存在显著相关性[5,29]。研究表明,正视眼、近视眼和远视眼的干眼患病率分别为24.6%、36.5%和17.4%[30]。本研究发现屈光不正是儿童干眼发生的危险因素之一,推测近视儿童眼轴增长,泪膜形态的改变可能会增加发生干眼的风险。此外,由屈光不正引起的视觉疲劳可导致泪膜分布不均匀,泪膜破裂时间缩短[6]。屈光不正儿童大多寻求光学矫正方式,一项探讨屈光矫正方式与干眼状态的关系的研究显示,配戴眼镜者干眼的发生率为23.9%[31],配戴眼镜者干眼发生率是正视者的2倍。本研究结果表明,干眼和非干眼儿童配戴框架眼镜情况差异有统计学意义,但Logistic回归分析表明配戴框架眼镜并不是儿童干眼发生的危险因素,分析引发近视的用眼习惯可能是儿童干眼发生的重要原因。
本研究结果显示,每天使用电子产品总时间>2h、每天使用电子产品打游戏时间>2h均是儿童干眼发生的危险因素,提示电子屏幕使用时间过长可能是近视防控门诊儿童干眼的危险因素。一项针对9~10岁儿童的研究发现,几乎所有儿童每天均在使用电子屏幕,且平均每天使用时间3.8h[32]。视频终端的使用与干眼发病的机制尚不清楚,推测视频终端的使用促进了干眼的发生,通过减少瞬目频率和眨眼的完整性影响泪膜稳定性,加速泪液蒸发[33-35]。正常情况下,人每分钟平均瞬目12~15次,但在看电脑时每分钟瞬目次数降至5次,玩电子游戏时每分钟仅瞬目3次,伴随瞬目次数的减少,泪膜脂质层减少,泪液蒸发过快,可导致泪膜破裂时间缩短,极易出现畏光、痒、疼痛、干涩等眼部不适症状[3]。研究发现,干眼儿童中每天长时间使用智能手机者高达96.7%,停止使用智能手机4wk后发现,FSS和OSDI评分、泪膜破裂时间均有所改善[13]。提示控制儿童电子产品使用时间,改善儿童的生活方式,有助于预防和减缓干眼的发生发展。
本研究发现,每天户外活动时间≤2h是近视防控门诊儿童干眼发生的危险因素,但与其直接相关的文献报道很少,分析可能原因是户外活动时间短与维生素D合成不足有关。研究表明,维生素D具有减少炎症方面的能力,其缺乏可能引起眼表炎症,最终导致干眼[36]。人体内维生素D的内源性合成受日光照射时间和紫外线水平的影响[37-39]。既往文献报道青少年儿童维生素D水平与户外活动时间和紫外线暴露时间呈正相关[40-42]。上述研究结果提示,儿童青少年应增加户外活动时间,延缓近视的发展,同时可能降低发生干眼的风险。
睡眠是影响健康的重要因素之一,既往研究表明有睡眠问题的人群干眼患病率较高[43]。韩国一项研究显示,短睡眠时间(<每晚5h)患干眼的风险显著提高20%[44],Lim等[45]研究也发现了类似结果。睡眠不足导致全天泪液中炎症因子(如IL-6和TNF)水平升高,且在女性中更为明显[46-47]。研究表明睡眠剥夺后可导致泪液分泌减少,角膜上皮细胞缺损较重[48]。本研究发现儿童睡眠时间与干眼的发生相关,需要引起医生和家长的重视,应对儿童青少年进行睡眠健康科普管理。
综上所述,近视防控门诊7~14岁儿童干眼的患病率为27.9%,提示儿童干眼患病率较高,应得到关注与重视。过敏性结膜炎、屈光不正、每天使用电子产品总时间>2h、每天使用电子产品打游戏时间>2h、每天户外活动时间≤2h、每天睡眠时间<8h是儿童干眼发生的危险因素。因此,可通过改善行为习惯、控制视频终端电子产品使用时间等措施预防及减缓儿童干眼的发生。然而,本研究存在一定的局限性,研究人群仅来源于单中心的近视防控门诊就诊的儿童,存在选择偏倚,研究结果仅体现近视防控人群的干眼患病特点,进行大样本、多中心、纵向研究评估儿童干眼的发病率和危险因素是未来需要探究的方向。
猜你喜欢眼表干眼泪膜泪液成分异常与不同泪膜破裂方式的研究进展眼科学报(2022年7期)2022-11-26基于泪膜破裂方式的干眼诊断新思路眼科学报(2021年3期)2021-11-30竟是“干眼”找上门中国生殖健康(2019年9期)2019-01-07爱眼有道系列之十 干眼者怎样度过秋燥难关基层中医药(2018年10期)2018-12-06爱眼有道系列之三 干眼及其治疗防范策略基层中医药(2018年3期)2018-05-31眼表抗新生血管治疗眼红、眼干和眼涩立竿见影首都食品与医药(2018年3期)2018-03-18短时间电脑屏幕阅读对大学生视功能和眼表的影响科技视界(2018年33期)2018-02-21改良护眼法对高原地区眼表感染的辅助治疗效果观察西南国防医药(2016年6期)2016-12-01辨证针刺治疗不同证型干眼的疗效观察中国中医眼科杂志(2015年1期)2015-12-28飞秒激光制瓣LASIK术后泪膜的变化与年龄相关性分析中国中医眼科杂志(2015年1期)2015-12-28推荐访问:近视 防控 门诊