TEE监测下控制性低中心静脉压技术在腹腔镜肝切除术的临床安全性观察
来源:优秀文章 发布时间:2023-01-24 点击:
李涛, 代钊, 张静, 孟祥蕊
(烟台毓璜顶医院: 1麻醉科, 2手术室, 山东 烟台 264000)
肝切除术是一种有效的治疗方法良性和恶性肝病。
肝切除术被验证为一种有效和安全的外科手术[1-2]。
肝脏是富血供器官, 腹腔镜手术要求术中尽量降低肝脏断面出血量。
近些年通过降低并维持中心静脉压(CVP) 在1~5 cmH2O的控制性低中心静脉压(LCVP)技术也成为降低创面出血的热点技术之一[3]。
但LCVP技术应用于腹腔镜下肝脏切除术是否安全存在不同意见[4-5], 主要的顾虑为有效循环血量减少导致体内内环境紊乱, 器官灌注减少, 同时由于人工气腹和低中心静脉压的存在, 二氧化碳(CO2)气栓的发生率可能增加, 威胁患者生命安全。
经食管超声心动图(TEE)是监测心脏内气栓最敏感的方法[6]。
本研究通过前瞻性分析烟台毓璜顶医院肝胆外科行全腹腔镜下肝切除手术患者共66例, 通过监测患者围术期各项指标, 探究LCVP技术在全腹腔镜肝切除术中的安全性。
1.1 一般资料
本研究经烟台毓璜顶医院医学伦理委员会批准(伦理号: 烟毓医伦理审2020-037号), 患者及家属均签署知情同意书。
选取烟台毓璜顶医院肝胆外科在2020-01/2021-09期间行肝叶及半肝切除手术的患者66例。
根据随机数字表法将患者分为低中心静脉压(LCVP,n=33)组与正常中心静脉压(NCVP,n=33)组, LCVP接受LCVP技术, NCVP组未应用LCVP技术。
LCVP组中共有1例患者被排除, 原因为血压难以控制未选择施行LCVP技术。
NCVP组有3例患者被排除, 2例患者因腹腔黏连严重转开腹, 1例因腔镜时间过长转开腹。
最终共纳入62例患者资料纳入分析, 其中男32例, 女30例; 年龄最小35岁, 最大73岁。
纳入标准: (1)手术方式为全腹腔镜下解剖性肝切除术; (2)Child-Pugh评分3~7分、术前ASA麻醉分级1~3级、若为肿瘤则肿瘤单发且直径介于2~5 cm之间且剩余肝体积/全肝体积比>60%; (3)凝血功能无明显异常。
排除标准: (1)严重心肺肾疾患; (2)肿瘤侵犯重要血管、严重的门脉高压表现。
1.2 方法
1.2.1 麻醉方法 患者入室后完善心电图(ECG)、脉搏血氧饱和度(SpO2)、脑电双频谱指数(BIS)及有创动脉血压(IBP)监测。
开放外周静脉通路后, 麻醉诱导为依托咪酯0.3 mg/kg静脉推注、舒芬太尼0.3 μg/kg静脉推注、顺式阿曲库铵0.2 mg/kg静脉推注, 随后行气管插管, 调整呼吸机参数维持呼气末二氧化碳分压(PETCO2)为35~45 mmHg。
行右侧颈内静脉及桡动脉置管并监测中心静脉压。
麻醉维持: 静脉泵注丙泊酚3~5 mg/(kg·h)和瑞芬太尼0.06~0.15 μg/(kg·min), 间断静脉推注顺式阿曲库铵0.02 mg/kg, 吸入七氟醚呼气末浓度1.0%~1.5%, 维持BIS值40-60。
经口放置经食道超声心脏探头, 获取多个心脏切面以观察容量及心脏功能, 同时监测心脏内气泡及出现气泡持续时间。
CO2气栓程度分为5级。
0级: 多个切面未发现气泡; 1级: 非连续性的单个气泡(<10个/切面); 2级: 非连续成群气泡(<10个/切面); 3级: 连续的成群气泡(>20个/切面); 4级: 右心房、右心室及右心室流出道连续的成群气泡(>20个/切面)[4]。
气腹压力控制在12~14 mmHg。
1.2.2 LCVP方法 术中LCVP患者采用15o头高脚低位, 气腹压力控制在12~14 mmHg, 肝实质离断前30 min按体质量控制补液量为1 mL/(kg·h); 切除肝脏时使用硝酸甘油、去甲肾上腺素等药物维持CVP在1~5 cmH2O, 适当使用利尿剂。
肝断面止血彻底后迅速补液使CVP迅速恢复并维持6 cmH2O以上。
术中血红蛋白<70 g/L时开始成分输血。
1.3 观察指标
术前指标: 性别构成、BMI、年龄、Child分级、ASA分级、肝肾功能; 术中指标: 术中切肝时MAP、术中切肝时CVP、手术时间、术中出血量、术中血Lac、术中血pH值、术中0、1、2、3、4级心脏气体栓塞发生率、心脏气泡持续时间、气腹暂停例数、代谢性酸中毒例数; 术后栓塞并发症情况、入ICU例数、拔管时间、苏醒时间、术后肝肾功能、感染、出血、胆汁漏。
1.4 统计学处理

2.1 两组患者一般资料比较
两组患者在年龄、性别构成、BMI 、Child 分级、ASA分级、肝功能指标、肾功能指标等术前观察指标比较均无统计学意义(P>0.05, 表1)。
表1 两组患者一般资料比较
2.2 两组患者术中资料比较
LCVP组患者的手术时间、肝门阻断时间、术中切肝时CVP和切肝时MAP值均小于NCVP组, 术中出血量较NCVP组明显减少(P<0.05)。
两组在LCVP开始前乳酸值无统计学意义, 肝脏切除后有统计学意义(P<0.05)。
两组在LCVP技术实施前pH值无统计学意义, 肝脏切除后LCVP组pH低于NCVP组, LCVP组代谢性酸中毒发生率高于NCVP组。
LCVP组心脏栓塞, 术中1、2级心脏气体栓塞发生率、心脏气泡持续时间、气腹暂停率明显增加。
LCVP组苏醒时间及从拔管至出PACU时间较NCVP组增加(P<0.05)。
两组呼气末CO2值无统计学意义(表2)。
表2 两组患者术中监测指标比较
2.3 两组患者术后并发症比较
两组的术后肺栓塞、脑栓塞、外周组织栓塞、术后入ICU、感染、出血、胆汁漏的发生率方面均无统计学意义(P>0.05)。
两组术后均无需外科干预的新发出血。
两组患者术中发生的胆汁漏发生均为A 级, 无需外科干预(表3)。
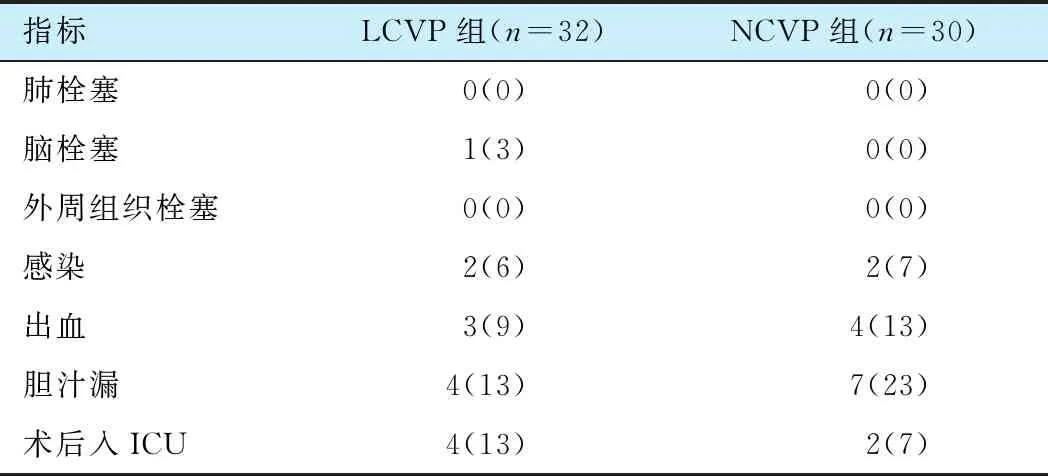
表3 两组患者术后并发症比较 [n(%)]
我国是肝脏疾病大国, 尤其是乙肝患者较多, 近年来罹患肝脏疾病的患者逐年增加[7]。
临床上有大量需要接受肝脏手术的肝癌或肝硬化患者。
随着快速康复外科在国内的大量开展, 降低患者出血量和输血需求, 尽量减少术中、术后并发症成为麻醉医生的巨大挑战。
术中第一肝门阻断后, 肝静脉和血窦是肝断面出血的主要来源, 其压力与CVP直接相关[8-9], 降低CVP能够有效的减少肝脏出血。
有研究表明LCVP在开放性肝脏切除术中能够有效减少肝脏出血[10-11]。
肝脏切除出血导致的灌注减少以及后续的电解质紊乱是腹腔镜肝切除术对麻醉医生提出的挑战, 但是由于LCVP技术的存在, 气体栓塞更容易通过下腔静脉进入循环系统。
气体栓塞是腹腔镜肝切除术中较常见的并发症并且具有较高的危险性。
在第二肝门区肝脏切除过程中, 操作失误导致的大的静脉破裂, 或者一些小的破口在腹腔气腹压力下, CO2不断进入静脉系统, 源源不断的到达右心房和右心室。
术中任何操作挤压下腔静脉或者肝静脉导致的血流快速回流右心系统, 产生的负压虹吸现象都会加速CO2的进入[12]。
腹腔镜肝切除术中一般根据经验判断空气栓塞的发生。
如不明原因的低氧血症、难以解释的低血压等。
常用的心脏听诊采PETCO2等方法在气体栓塞较少不容易被检测到, 术中气体栓塞容易被忽略[13-14], 如发现不及时大量气栓形成后有危急生命的风险。
目前TEE已广泛应用于心外科手术的麻醉, TEE对气体栓塞的敏感度极高, 能发现直径≥2 mm气栓。
CO2虽然可以迅速溶解于血液中, 不会对身体造成致命威胁。
但如果大量持续的气体栓塞进入循环系统, 对患者造成的危害是致命的[15]。
结合采用TEE, CO2气体栓塞发现率明显升高。
因此, 本研究通过在监测腹腔镜肝脏切除术中患者术前、术中、术后相关指标, 研究LCVP技术在腹腔镜肝脏切除术中的安全性。
本研究结果显示, 2组患者术前监测指标均无统计学意义, 对比术中资料发现, LCVP组较NCVP组在肝门阻断时间、术中出血量、手术时间有优势(P<0 . 0 5)。
在实施LCVP时, LCVP组MAP压较NCVP组明显降低。
并且在肝门重新开放后, LCVP组乳酸值较肝脏切除前以及NCVP组明显升高。
以上都反映了较低的CVP会减少机体灌注, 尤其肝、肾灌注, 同时也增加无氧代谢。
LCVP组较NCVP组pH值明显降低, 均数虽未达到代谢性酸中毒水平, 但这反映了LCVP导致灌注减少可能会造成体内酸碱平衡失调以及电解质紊乱。
LCVP组在肝门重新开放后明显增高的代谢性酸中毒率也反应出以上结果。
Pietsch等[16]研究指出乳酸值在肝实质离断后肝门重新打开10~15 min 后会升高, 说明低血流量的状态对乳酸产生有直接影响, 是对本研究结果的良好补充。
本研究结果还印证了于玲等[17]研究, 此外他们还指出肝切除后及时补液扩容及检测乳酸清除率对保护肝功能有积极意义。
本研究发现LCVP组患者苏醒时间及拔管至出PACU时间较NCVP组均增加。
这可能是由于LCVP组患者平均动脉压较低, 脑部灌注减少有关[18]。
本研究通过术中TEE监测发现LCVP组心脏出现气栓患者, 1级、2级气泡患者例数以及气泡维持时间均明显高于NCVP组。
这反应了在控制性LCOP技术下行腹腔镜下肝切除术时, 气栓的发生率高于非控制性低CVP者。
本研究发现LCVP组3级气泡患者例数也高于NCVP组但并未达到统计学差异。
一旦发现心腔内出现气泡应及时跟手术医生沟通, 通过及时处理寻找血管破口及进气原因。
同时本研究发现LCVP组有1例患者出现心脏4级气泡, 此例患者经过结扎小静脉漏口、暂停LCVP、降低气腹压力等积极处理已得到控制。
因此, 本研究发现LCVP组气腹暂停例数明显高于NCVP组, 这一结果从侧面反应了LCVP有增加气体栓塞发生的风险。
以上结果应引起临床麻醉医生以及外科医生的注意, 3级以上的心脏气泡发生肺栓塞的几率较大。
CO2气体肺栓塞一般表现为呼气末CO2急剧下降, SpO2逐渐下降[19]。
本研究并未发现患者出现以上病理现象。
由此可见术中TEE监测在LCVP技术应用的腹腔镜肝切除手术中能够及时发现并测量心脏气栓的量, 对保障手术安全有积极的作用, 气栓发生的最初阶段就排除险情利于患者的安全。
本研究发现LCVP组与NCVP组术后肺栓塞、脑栓塞、外周组织栓塞、感染、出血、胆汁漏、术后入ICU例数无统计学意义。
说明LCVP并未增加栓塞并发症以及手术相关并发症的发生。
LCVP组有1例患者术后发生了脑栓塞, 经术后CT检查确认为血栓而非气体栓塞。
心脏气栓造成外周组织栓塞需经过肺循环进入左心室再泵入脑以及外周组织, 特殊情况下的卵圆孔未闭会有脑栓塞可能, 但是通过TEE可以提前检查有无卵圆孔未闭。
我们通过TEE监测发现心脏气栓后及时阻止了后续不良事件的发生, 因此TEE监测在腹腔镜肝切除术中应用尤为重要。
总之, 本研究发现LCVP 技术能够有效减少术中出血量并缩短手术时长。
但LCVP 导致机体有效循环血量减少, 无氧代谢增强, 乳酸含量增高但基本在正常范围内, 明显增加CO2气体栓塞的发生率。
而术中TEE监测能够及时发现CO2气体栓塞从而有利于减少围术期气体栓塞相关并发症的发生。
然而TEE只能检测气体栓塞对于LCVP技术导致的其他并发症, 尤其对其他重要脏器的影响也不容忽视[20], 有待进一步的研究。
猜你喜欢 气泡栓塞肝脏 七种行为伤肝脏中老年保健(2022年4期)2022-11-25肝脏里的胆管癌肝博士(2022年3期)2022-06-30Neuroform Atlas支架辅助弹簧圈栓塞治疗颅内动脉瘤的Meta分析医学概论(2022年4期)2022-04-243D腹腔镜下肝切除术在治疗肝脏肿瘤中的应用现代临床医学(2022年1期)2022-02-12SIAU诗杭便携式气泡水杯新潮电子(2021年7期)2021-08-14浮法玻璃气泡的预防和控制对策建材发展导向(2021年13期)2021-07-28组蛋白和TLRs在静脉血栓栓塞性疾病中的作用机制昆明医科大学学报(2021年5期)2021-07-22冰冻气泡儿童故事画报·发现号趣味百科(2019年9期)2019-02-02可怕的羊水栓塞你了解多少科学之友(2014年20期)2014-12-23弹簧圈栓塞技术治疗颅内动脉瘤30例临床疗效分析中国民族民间医药·下半月(2014年2期)2014-09-26推荐访问:心静 脉压 控制性