构建个体化预测乳腺癌患者术后医院感染的Nomogram模型
来源:优秀文章 发布时间:2023-01-19 点击:
谢新美,吴斯敏,黄道安,闭月琼
(钦州市第一人民医院乳腺外科,广西 钦州 535099)
乳腺癌是妇科最常见的肿瘤疾病,由于病情隐匿,大多数患者发现确诊时已处于中晚期。近年来我国乳腺癌发病率不断上升,且病死率已居妇科癌症前三位,对女性身心健康带来了巨大伤害[1]。临床上乳腺癌治疗以手术切除和放化疗为主,其中手术切除效果佳、见效快、预后较好,是乳腺癌治疗的首选[2-3]。然而,部分患者由于免疫功能紊乱、抵抗力差等原因术后伤口出现红肿、发热等症状,导致发生医院感染[4-5]。临床上对乳腺癌患者术后发生医院感染的原因分析已有许多报道[4],但围绕乳腺癌患者术后医院感染构建个体化Nomogram模型进行预测评估鲜有研究。Nomogram模型可用于多指标联合诊断或预测疾病的发生、发展或预后情况[6],本文通过回顾性分析乳腺癌患者临床资料,分析术后发生医院感染相关危险因素,构建个体化Nomogram模型,探讨其诊断价值,为乳腺癌术后医院感染的防治提供参考。
1.1 临床资料
回顾性选取我院妇科2017年1月至2020年10月收治的136例患者作为研究对象。纳入标准[7]:①经影像学及病理组织活检确诊为乳腺癌,且肿瘤无转移;
②乳腺癌切除术者;
③肝、肾功能正常,且可耐受放化疗者;
③体能状态较好,KPS评分>70分者;
④预计生存期>2年者;
⑤近3个月内未使用免疫调节药物治疗者。排除标准:①合并其他恶性肿瘤疾病者;
②合并免疫性疾病、血液系统疾病或其他器官有实质性病变者;
③体能较差,不能耐受手术治疗;
④临床资料缺失,精神异常,不配合治疗者。本研究获得我院医学伦理委员会批准。
1.2 方法
(1)采集患者术前及术后一般资料和疾病情况:年龄、生育史、家族史、合并基础疾病(如高血压、糖尿病、心脏病等)、是否发热、手术类型、化疗周期、住院时间。
(2)回顾性分析患者疾病情况:病理肿瘤类型、临床TNM分期、淋巴结是否转移、抗菌药物使用情况、血常规、血红蛋白、白蛋白、抗菌药物使用情况、术后APACHE Ⅱ评分。
(3)所有患者均行实验室生化检查(术后24h内),包括肝肾功能、血生化、血肌酐、血尿素氮,血常规白细胞、红细胞、血小板计数、血红蛋白,血清白蛋白、血糖相关指标等。
(4)根据卫生部《医院感染诊断标准》(2010年版)诊断患者是否发生医院感染,记录患者术后感染率并评估病原菌分布情况。
1.3 统计学方法
2.1 乳腺癌患者术后医院感染部位及病原菌分布构成情况
共有24例患者术后发生感染,感染发生率为17.65%,其中呼吸系统感染13例、泌尿系统感染4例、皮肤软组织感染3例、手术部位感染2例、其他感染2例(见表1);
分离出22株病原菌,以金黄色葡萄球菌(27.27%)和铜绿假单胞菌(22.73%)为主。
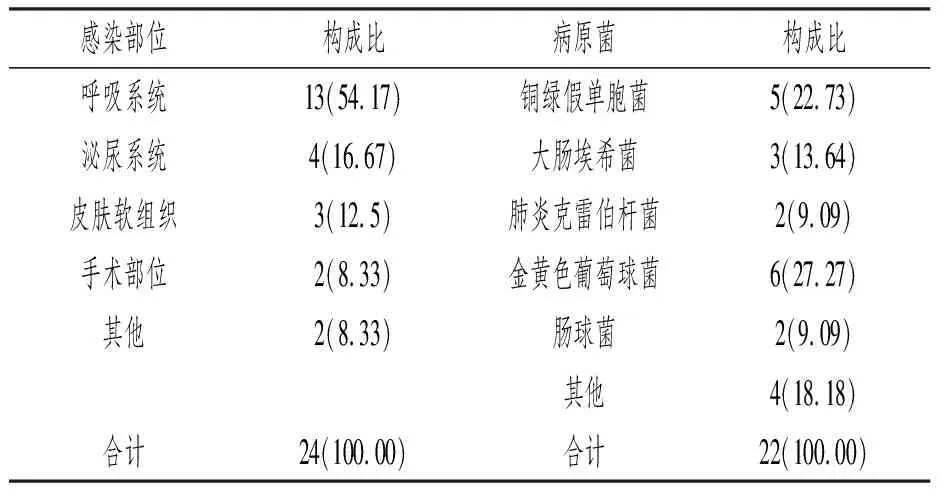
表1 乳腺癌患者术后医院感染部位及病原菌分布构成情况[n(%)]
2.2 患者术后发生医院感染的单因素分析
单因素分析结果显示:感染组患者年龄、合并基础疾病、病理类型、手术时间、使用抗菌药物、白细胞计数、血红蛋白、血清白蛋白、血糖水平、APACHE Ⅱ评分、化疗、住院时间与未感染组差异有统计学意义(P<0.05)。
表2 患者术后发生医院感染的单因素分析
2.3 患者术后出血的Logistic多因素分析
本研究以乳腺癌患者术后发生医院感染作为因变量(未感染组Y=1,感染组Y=0),以单因素分析的P<0.05因素为自变量(筛选条件为Forward:LR,变量入选标准:α=0.05,剔除标准:α=0.1;
自变量赋值标准见表3)进行多因素 Logistic回归分析,结果如表4所示,患者年龄≥60岁、使用抗菌药物不合理、白细胞计数<4×109/L、血清白蛋白<30g/L、血糖水平>6.1mmol/L、APACHE Ⅱ评分≥20分及化疗均是患者发生医院感染的独立危险因素(P<0.05)。

表3 脑出血患者术后发生医院感染危险因素的自变量赋值表

表4 患者术后发生医院感染危险因素的logistic多因素回归分析
2.4 患者术后发生医院感染的Nomogram预测模型建立及效能评估
将多因素Logistic 回归分析筛选得到的危险因素包括年龄≥60岁、使用抗菌药物不合理、白细胞计数<4×109/L、血清白蛋白<30g/L、血糖水平>6.1mmol/L、APACHE Ⅱ评分≥20分及化疗建立发生医院感染的列线图模型(如图1)。判断每个变量在列线图线轴上对应的点,获取该点在对应评分标尺上的得分,计算各个变量点相应的分值,然后求和得到一个总分,总分所对应在医院感染发生风险轴上的点,即为相对应的疾病发生风险。对于乳腺癌患者,可根据列线图获得各预测因子相应分值的总和,读取相应的系数即可得到疾病发生的风险系数,能有效进行风险评估。采用重复Bootsrap法(重复1 000次)进行内部验证,该列线图模型预测患者发生医院感染的C-index为0.901,表明分区度良好,观测值与预测值一致。列线图模型预测患者发生医院感染的ROC曲线AUC为0.869(95%CI:0.794~0.903),灵敏度为0.867,特异度为0.833,且准确性高达81.2%。

图1 预测发生医院感染的Nomogram风险模型
乳腺癌患者由于恶体质行乳腺癌切除术后会伴有昏迷、机体消能量过多、体能下降、电解质失衡、免疫功能紊乱等症状[8-9],术后一旦发生感染将严重影响预后。本研究回顾分析发现我院2017年1月至2020年10月136例乳腺癌患者术后医院感染发生率为17.65%(24/136),且以呼吸系统、泌尿系统感染为主,病原菌以以金黄色葡萄球菌(27.27%)和铜绿假单胞菌(22.72%)居多,这和周毅等人的报道结果较为接近[7]。因此,本研究围绕乳腺癌的相关危险因素进行了探讨,多因素Logistic 回归分析法筛选得到年龄≥60岁、使用抗菌药物不合理、白细胞计数<4×109/L、血清白蛋白<30g/L、血糖水平>6.1mmol/L、APACHE Ⅱ评分≥20分及化疗均是患者发生医院感染的独立危险因素,并以此建立了Nomogram模型,综合分析了其预测效能。
(1)年龄对发生医院感染的影响。既往研究报道[9-10],老年乳腺癌患者术后并发症较多,因而预后常常不尽人意,本文得到了类似的结果。老年患者更容易发生医院感染,包括呼吸道、泌尿系统甚至是皮肤组织等。这是因为随着年纪的增长,体力逐渐下降,长期卧床也更容易产生压疮;
若基础疾病较多(如患有糖尿病),一旦呼吸道和泌尿道菌群失调,细菌在高糖环境下大量繁殖,机体体液/免疫调节失衡,病原菌会随血液循环播散至全身,产生炎症反应[11],炎症激活损伤免疫系统,造成恶性循环。
(2)使用抗菌药物。抗菌药物使用不合理如多种抗菌药物联合应用不仅易出现耐药现象,还会导致其他病原菌滋生,甚至发生二重感染[10-11]。本研究中发生医院感染患者存在使用抗菌药物不合理情况,正常菌群失衡,有害病原菌侵入内环境增加了感染的风险[12-13]。
(3)白细胞计数。白细胞计数是评估炎性反应的重要指标,白细胞水平降低表明机体免疫功能降低,骨髓造血功能下降。如皮肤损伤、手术切口等均会有病原微生物附着,在外界刺激下,病原菌入血激活全身炎症反应,但免疫保护屏障系统在肿瘤细胞侵袭下被破坏[14],血常规异常,白细胞数随之下降。
(4)血清白蛋白。血清白蛋白水平是反映疾病进展的重要指标,一旦患者出现低蛋白血症会诱发各种并发症,免疫功能下降进而导致多器官衰竭。尤其是乳腺癌患者在恶体质情况下,免疫系统遭受肿瘤细胞攻击,活性氧释放增加,加剧氧化应激和炎症损伤,炎性介质释放进入血液循环会导致患者免疫力和抵抗力都下降,进而出现贫血、低白蛋血症等[14-15],这进一步增加患者医院感染的风险。因此,患者术后治疗应适量补充白蛋白,提高机体免疫力,可预防感染的发生。
(5)血糖水平。血糖>6.1mmol/L也是患者术后发生医院感染的独立危险因素,血糖水平较高的患者体内细菌更容易繁殖,释放毒性因子诱导淋巴细胞亚群比例失调,同时细菌在高糖环境下对抗生素类药物的耐药性增强,更容易发生医院感染[16]。
(6)APCHE Ⅱ评分对发生医院感染的影响。APCHE Ⅱ评分可以反映患者急性生理和慢性健康的变化,其评分越高表示疾病越严重,预后也就越差。乳腺癌患者由于癌细胞的增殖、转移,浸润乳腺周边正常组织,肿瘤刺激导致机体各项功能低下,如血常规、免疫功能异常等[15]。本研究中APCHE Ⅱ评分高的患者更容易发生医院感染,这是因为癌细胞杀死正常细胞导致患者恶体质、电解质紊乱,机体处于极度敏感状态,此时手术治疗仍会造成一定的创伤,负性刺激下患者发生感染的机率更高。
(7)化疗。化疗在杀死肿瘤细胞的同时还会杀伤正常细胞,因此,大多数患者化疗后会出现恶心、呕吐、脱发、弱体质等情况。患者机体免疫力降低,同时白细胞计数降低,说明骨髓造血能力也下降,因此,在化疗中乳腺癌患者术后较正常人群发生医院感染的概率大大增加。此外,抗肿瘤药物对机体也会产生毒性作用,进一步增加感染的风险,随着化疗疗程的增加,感染的概率也逐渐升高。
Nomogram是基于多因素回归分析的一种可视化的统计学模型,可直接明了地评估各个变量对预后结局的影响[17-18],与其他预测模型相比具有可读性、易理解等优势,在临床上常常用来对患者的预后风险进行评估。基于筛选出的独立危险因素,本文建立了预测患者发生医院感染的Nomogram模型,该列线图模型预测患者发生医院感染的C-index为0.901,表明分区度良好,观测值与预测值一致性表明本研究的列线图预测模型具有较好的预测能力;
且列线图ROC曲线AUC为0.869(95% CI:0.794~0.903),灵敏度为0.867,特异度为0.833,且准确性高达81.2%。根据列线图模型,患者年龄≥60岁得分7.52分、使用抗菌药物不合理得分30.00分、白细胞计数<4×109/L得分47.68分、血清白蛋白<30g/L得分61.84分、血糖水平>6.1mmol/L得分39.45分、APACHE Ⅱ评分≥20分得分52.67分及化疗得分28.14分。临床上可根据上述因素对患者进行早期预测,评估乳腺癌患者术后发生医院感染的风险,然后对应干预治疗。
综上所述,乳腺癌患者发生医院感染的独立危险因素有年龄≥60岁、使用抗菌药物不合理、白细胞计数<4×109/L、血清白蛋白<30g/L、血糖水平>6.1mmol/L、APACHE Ⅱ 评分≥20分及化疗。根据上述独立危险因素可构建列线图,能准确预测患者发生医院感染的风险,帮助临床制定个体化治疗方案,促进预后康复,提高患者生活质量。
猜你喜欢 白蛋白白细胞抗菌 什么是抗菌药物?中国合理用药探索(2022年3期)2022-11-25白细胞中国宝玉石(2021年5期)2021-11-18喜舒复白蛋白肽饮品助力大健康食品安全导刊(2021年20期)2021-08-30竹纤维织物抗菌研究进展纺织科技进展(2021年5期)2021-07-22心力衰竭患者白细胞介素6、CRP表达水平与预后的相关性探讨医学食疗与健康(2021年25期)2021-05-12缺血修饰白蛋白和肌红蛋白对急性冠状动脉综合征的早期诊断价值现代临床医学(2021年2期)2021-03-29什么时候用白蛋白爱你(2020年10期)2020-11-19白细胞降到多少应停止放疗人人健康(2017年19期)2017-10-20白细胞减少是免疫力降低了吗?家庭科学·新健康(2017年7期)2017-07-14白蛋白不可滥用祝您健康(2014年9期)2014-11-10推荐访问:个体化 乳腺癌 术后