急性脑梗死患者疾病进展与血管基础的关系研究
来源:优秀文章 发布时间:2022-11-19 点击:
许方彧 宋彦 刘彦荣
南阳市第二人民医院影像科,南阳 473000
急性脑梗死(acute cerebral infarction,ACI)又称为缺血性脑卒中,多是由脑部供血循环障碍所致脑组织出现缺血性损伤或坏死,占全部急性脑疾病的70%,在中老年群体中有较高的发病率,随着老龄化加剧,ACI的发病率也表现出增长趋势[1]。各种原因所致颅内、颈部大动脉粥样硬化均可诱导ACI发病,ACI发病机制较为复杂,普遍认为ACI发病与血管壁病变、血液成分改变、血流动力学改变有关,同时还与ACI患者日常饮食营养有关,但血管基础病变是引起ACI发生的重要病理基础[2]。经研究证实,ACI患者在发病72 h后内经过及时救治后,仍有接近一半的患者会出现神经功能缺损症状,这类症状会在发病后数小时、数天内进展恶化,严重时可致患者残疾或致死,这种情况又称之为急性进展性脑梗死(acute progressive cerebral infarction,APCI)[3]。APCI也会导致患者出现肢体功能障碍、语言功能障碍,需要第一时间采取降纤治疗,以期改善患者预后情况。ACI发病与血管病变有关,但少有研究对APCI与血管基础的关系进行探究,此次研究旨在探讨ACI患者疾病进展与血管基础可能存在的关系。
1、一般资料
选取2019年5月至2021年10月南阳市第二人民医院收治ACI患者130例。纳入标准:(1)ACI患者均符合《中国急性脑缺血性脑卒中诊治指南2018》[4]且经影像学检查确证者;
(2)首次发病,在发病后6~24 h内入院。排除标准:(1)脑出血、蛛网膜下腔出血、硬膜下血肿或硬膜外血肿、颅内占位性病变、混合性脑卒中的患者;
(2)合并有恶性肿瘤或肝、肾功能不全的患者;
(3)伴有感染性疾病、自身免疫性疾病;
(4)住院不满1周或患者要求提前出院、转院者。
2、分组
ACI患者在发病后6~72 h内使用美国国立卫生研究院卒中量表(National Institutes of Health Stroke Scale,NIHSS)评分进行病情评估,将ACI患者分为进展组(62例)和非进展组(68例),若与住院时NIHSS评分差值≥2分值则诊断为APCI,若与住院时NIHSS评分差值<2分诊断为非进展性ACI[5]。
3、动态血压检测仪检测血压变异性(blood pressure variability,BPV)
ACI患者入院后,给予患者24 h心电监护,对患者的血压进行动态监护,每间隔1 h记录一次血压数据,连续记录24 h,记录收缩压(SBP)、舒张压(DBP),并计算其均值和对应的标准差(SD),用 于 计 算BPV,BPV(SBP)=SD(SBP)∕SBP,BPV(DBP)=SD(DBP)∕DBP。
4、颈动脉超声检测
使用ie33彩色超声诊断仪(荷兰PHILIPS公司)对ACI患者颈动脉进行检查,探头频率为8 MHz,患者取仰卧位并充分暴露颈部,内膜中层厚度值(inteima-media thickness,IMT)≤0.9 mm为正常参考范围,IMT在0.9~1.3 mm中表示总动脉内膜增厚,IMT≥1.30 mm表示颈总动脉内膜有斑块产生[6]。颈动脉斑块情况用颈动脉粥样斑块积分(Grouse积分)[7]进行评估,先将同侧颈动脉存在的各个孤立斑块的最大厚度叠加,得到该侧的颈动脉样斑块积分,两侧颈动脉样斑块积分总和为斑块的总积分。斑块指数:有0~4级划分,0级为没有斑块;
1级为小斑块,占管腔<30%;
2级为中度斑块,占管腔的30%~50%、或伴有多个小斑块;
3级为大斑块,占管腔的>50%~80%、或伴有多个斑块中有1个及以上的中度斑块;
4级为斑块占管腔>80%或多个斑块有1个及以上的大斑块。
5、统计学分析
用SPSS 25.0分析数据,以(±s)表示符合正态分布的计量资料,组间比较采用独立样本t检验,用例数(百分比)方式表示计数资料,组间比较采用χ2检验,Spearman分析法分析BPV、IMT、Grouse积分与NIHSS相关性,APCI的危险因素采用多因素logistic回归模型分析。P<0.05为差异有统计学意义。
1、进展组和非进展组ACI患者基本资料比较
进展组ACI患者糖尿病、吸烟构成比高于非进展组(均P<0.05),见表1。

表1 进展组和非进展组急性脑梗死患者基本资料比较
2、进展组和非进展组ACI患者BPV、IMT、Grouse积分、斑块指数比较
进展组ACI患者BPV(SBP)、BPV(DBP)、IMT≥1.3 mm构成比、Grouse积分、斑块指数均高于非进展组(均P<0.05),见表2。
表2 进展组和非进展组急性脑梗死患者BPV、IMT、Grouse积分、斑块指数比较(±s)

表2 进展组和非进展组急性脑梗死患者BPV、IMT、Grouse积分、斑块指数比较(±s)
注:SBP为收缩压,BPV为血压变异性,DBP为舒张压,IMT为内膜中层厚度值,Grouse积分为颈动脉粥样斑块积分;
a为进展组样本量52例,非进展组42例;
1 mmHg=0.133 kPa
组别进展组非进展组t∕χ2值P值例数62 68 SBP(mmHg,images/BZ_26_1898_1545_1916_1582.png±s)130.14±15.98 133.24±13.39 1.202 0.231 BPV(SBP)(images/BZ_26_1898_1545_1916_1582.png±s)0.12±0.03 0.10±0.02 4.508<0.001 DBP(mmHg,images/BZ_26_1898_1545_1916_1582.png±s)88.18±14.65 90.65±9.04 1.182 0.239 BPV(DBP)(images/BZ_26_1898_1545_1916_1582.png±s)0.17±0.03 0.10±0.02 15.779<0.001 IMT≥1.3 mm[例(%)]52(83.87)42(61.76)7.915 0.005 Grouse积分a(分,images/BZ_26_1898_1545_1916_1582.png±s)5.68±0.54 1.26±0.27 48.354<0.001斑块指数(images/BZ_26_1898_1545_1916_1582.png±s)4.15±0.38 1.03±0.18 48.925<0.001
3、BPV、IMT、Grouse积分与NIHSS评分相关性分析
BPV(SBP)、BPV(DBP)、IMT、Grouse积分、斑块指数与NIHSS评分呈正相关(均P<0.001),见表3。

表3 130例急性脑梗死患者的BPV、IMT、Grouse积分与NIHSS评分相关性分析
4、进展性ACI疾病的危险因素分析
将两组ACI患者有统计学差异的因素作为自变量纳入多因素logistic回归模型分析,分析所得结果显示糖尿病、吸烟、BPV(SBP)>0.12、BPV(DBP)>0.17、Grouse积分>5.68分是ACI患者疾病进展危险因素(均P<0.05),见表4。
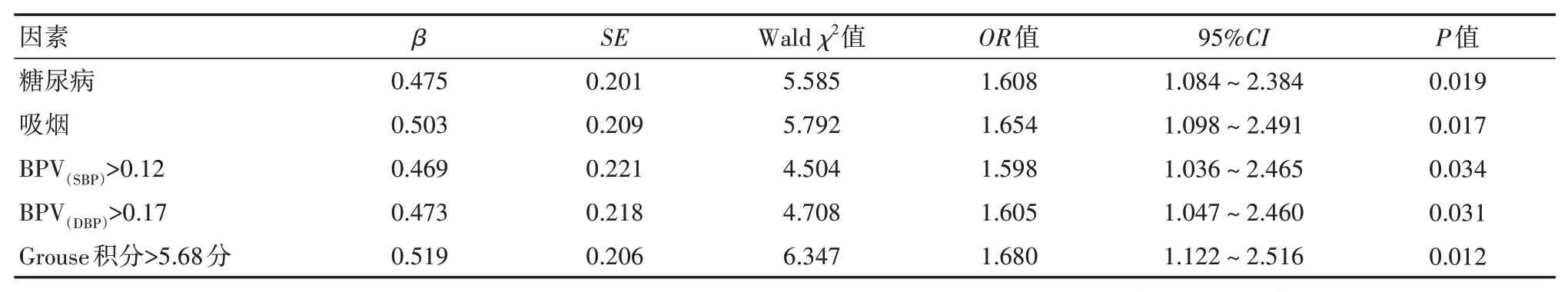
表4 进展性急性脑梗死疾病的危险因素分析(130例)
ACI疾病进展为APCI,多数是因为患者自机体中血流动力学发生紊乱,其中血栓近端血流减缓或者阻断,诱导血管内产生血栓,最终引起血管出现栓堵[8]。但是随着ACI疾病进展,脑组织细胞持续性缺氧、缺血会引起患者的脑部神经损伤,这种对神经的损伤不仅具有不可逆特点,还会增加心肌缺血、感染以及电解质紊乱等全身系统反应。血管壁病变是引起ACI进展的重要原因,正常血管内皮细胞是披覆于血管内膜,不仅在血液、组织中充当屏障作用,还表现出其他生理功能[9]。血管内皮功能改变、损伤不仅会诱发内皮细胞出现剥离,还会促进血浆中的脂类物质、巨噬细胞浸润,从而诱导内膜平滑肌细胞增殖,诱导动脉粥样硬化发生、进展。因此,血管基础在ACI疾病中占据重要作用[10]。
本次研究结果显示,进展性ACI患者的BPV(SBP)、BPV(DBP)、IMT≥1.3 mm构成比、Grouse积分、斑块指数以及糖尿病、吸烟构成比均显著高于非进展ACI患者。BPV能够反映受试者血压波动的自发性,血压波动升高会加重外周血的损伤,但ACI发生后脑部自我调节能力减弱,BPV变化异常导致脑灌注异常,诱发血管痉挛、血压不稳定会引起神经功能区域出现缺血再灌注损伤[11]。IMT值越大表明颈动脉粥样硬化斑块越严重,Grouse积分、斑块指数是对颈动脉斑块性质的评估,ACI患者发病后机体的血压调节能力减弱,血管壁损伤、动脉斑块破裂、BPV变化异常会增加患者血管破裂并向出血病变转化[12]。本次研究结果还发现BPV(SBP)、BPV(DBP)、IMT、Grouse积分、斑块指数与NIHSS评分呈正相关,说明血管基础情况与ACI疾病进展存在关系。
本次研究结果显示,糖尿病、吸烟、BPV(SBP)>0.12、BPV(DBP)>0.17、Grouse积分>5.68分是ACI患者疾病进展危险因素,此结果与文献[13]一致。在正常情况下,血管内皮细胞与血液中的血小板、凝血因子不直接接触,糖尿病伴随的高血糖水平会对正常的内皮细胞产生损伤,诱导黏附分子黏附诱导血栓形成,加快ACI进展[14]。持续性吸入香烟中的物质会诱导血管内皮损伤,使血压发生异常,影响BPV[15]。颈动脉斑块破裂后会露出其附着下的皮下胶原纤维,促进黏附因子表达激活,诱导血小板聚集,产生血栓,加重血管闭塞,扩大血管栓塞范围,进而增加ACI疾病进展风险[16]。因此,关注ACI患者血管基础情况与预防疾病进展有重要的临床指导意义。
综上所述,ACI患者疾病进展与患者自身的BPV、IMT、颈动脉斑块等血管基础情况存在密切关系,同时患者若合并糖尿病、吸烟、BPV变化以及Grouse积分升高会增加ACI患者疾病进展风险。
利益冲突所有作者均声明不存在利益冲突
猜你喜欢 颈动脉斑块诱导 软斑危险,硬斑安全?不一定保健与生活(2022年7期)2022-04-08一篇文章了解颈动脉斑块妇女之友(2021年9期)2021-09-26浅析诱导公式的导向功能中学生数理化·高一版(2021年12期)2021-09-05颈动脉狭窄与脑梗或只一步之遥家庭科学·新健康(2021年5期)2021-06-21有颈动脉斑块未必要吃降脂药百姓生活(2019年2期)2019-03-20玉米单倍体诱导系XKY—1和XKY—2的选育研究现代农业科技(2018年13期)2018-10-20颈动脉斑块的稳定性评价特别健康·下半月(2018年2期)2018-04-24颈动脉狭窄要手术吗家庭医药(2017年5期)2017-05-18亲吻会致死,是真的吗家庭百事通·健康一点通(2017年1期)2017-01-19护好你的颈动脉百姓生活(2016年8期)2016-12-01推荐访问:血管 患者 进展