直肠中分化腺癌Ki-67表达与MRI形态学表现及ADC值间的相关性研究*
来源:优秀文章 发布时间:2022-12-09 点击:
王军大 杨雅淋 李艳艳,*
1.重庆市中医院放射科 (重庆 400021)
2.重庆市中医院药剂科 (重庆 400021)
直肠癌以腺癌最为常见,发病率逐年攀升,既往影像研究主要集中于肿瘤分化程度、TNM分期、环周切缘状态等[1-2]。随着免疫组化与影像研究发展,发现Ki-67表达对于患者治疗及预后具有重要相关性,Ki-67是肿瘤细胞分裂及增殖情况的一种反应,其高表达或低表达与肿瘤增殖活动密切相关,亦与新辅助放化疗疗效及预后密切相关,然而Ki-67高低表达只有在手术过后免疫组化染色后才可获得,因此术前若能应用无创方法评估Ki-67表达对于预测直肠腺癌患者疗效及预后具有重要价值[3-5]。常规磁共振成像技术能够反映病灶的形态学改变,扩散加权成像(diffusion-weighted imaging,DWI)中的表观扩散系数(apparent diffusion coefficient,ADC)可以客观量化生物活体组织的微观结构及病理状态改变,间接反映直肠腺癌分化程度等情况,目前对于直肠癌细胞增殖指数Ki-67表达与MRI形态学、表观扩散系数(ADC)之间的相关性研究并不多见。本研究通过比较直肠中分化腺癌的Ki-67表达、MRI形态学、表观扩散系数(ADC)之间的相关性进行对比分析,为临床诊断、治疗和评估预后提高一定依据。
1.1 一般资料本实验通过伦理委员会批准。收集重庆市中医院2009年7月至2019年2月经手术病理证实且获取肿瘤细胞增殖抗原标记物Ki-67的直肠中分化癌患者183例,回顾分析患者MRI平扫、动脉增强扫描及弥散加权成像(DWI)中的ADC值测量,其中男89例、女94例;
年龄36-73岁,平均51.2岁,术前均未进行过任何治疗。
1.2 设备及扫描序列平扫扫描T1WI轴位、T2WI冠状位抑脂、T2WI轴位抑脂、T2WI失状位;
动态增强:T1WI-Vibe序列横断位(横轴位动态增强扫描10期,每期扫描时间为30s,共300s),T1WI-Vibe冠状位;
DWI的b值取0、800、1000。(参数详见表1)
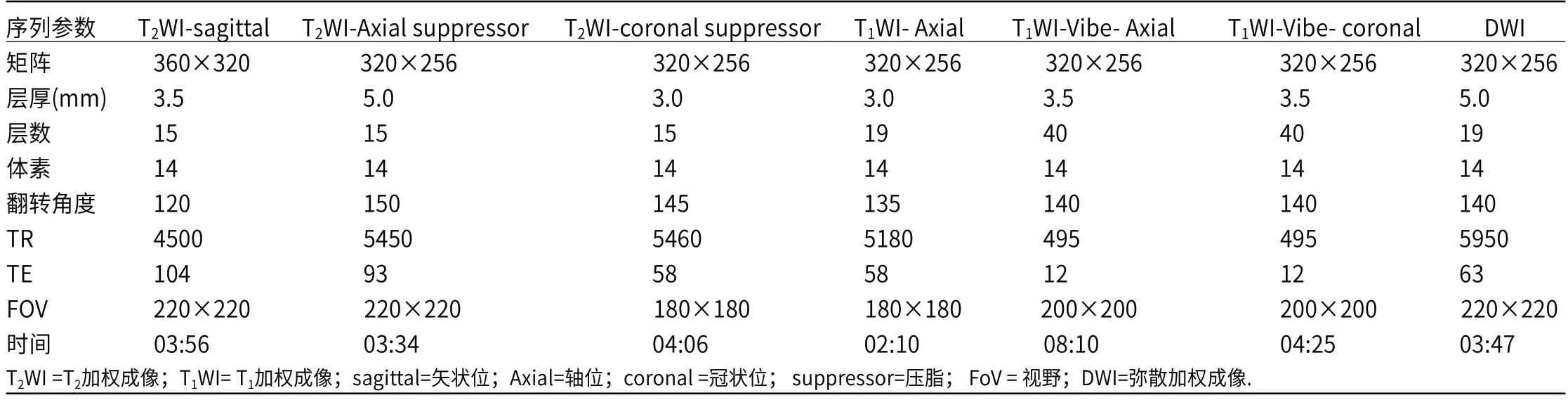
表1 1.5T MRI各成像序列参数的应用
1.3 图像后处理及分析图像后处理:增强后图像进行自动剪影处理,测量病灶的表观扩散系数(apparent diffusion coefficient,ADC)值[在DWI高信号的区域取感兴趣区(region of interest,ROI),尽量避开坏死、出血及钙化区、面积>30mm2,取三个ROI计算得出平均值作为统计原始数据],结合MRI平扫及DWI,对病变的形状、边缘、ADC值、内部强化特征及时间信号曲线,对病理结果肿瘤有无坏死、有无直肠周围淋巴瘤转移、直肠系膜筋膜有无侵犯及脉管癌栓进行分析。经2位影像科副主任医师(分别具有17年和25年从事放射诊断经验)遵循双盲原则读片并记录,如遇结论不一致,再由另一名高年资主任医师(工作30年)独立阅片分析,而后三者讨论一致得出最后结果。
1.4 免疫组织化学将直肠癌标本按常规处理后细胞核着棕黄色颗粒进行Ki-67阳性表达,采取双盲原则观察切片,经2位病理科副主任医师分别观察至少5个具有代表性的高倍视野、不少于1000个细胞并观察阳性细胞的阳性比率,计算Ki-67指数的平均值并将图像保存、分组,其中Ki-67表达<25%为低表达组、Ki-67≥25%为高表达组。
1.5 统计学方法以患者手术后病理结果为金标准,采用SPSS 19.0统计学软件进行分析,对病变形态及大小、边界清晰与毛糙、ADC值、肿瘤有无坏死、有无直肠周围淋巴瘤转移、直肠系膜筋膜有无侵犯及脉管癌栓与Ki-67指数有无差异进行t 检验和卡方检验,P<0.05存在统计学意义,统计前进行正态分布检验,采取Spearman等级相关分析直肠中分化腺癌的Ki-67表达、MRI形态学、表观扩散系数(ADC)之间的相关性,P<0.05为差异,具有统计学意义。
2.1 Ki-67高低表达与直肠中分化腺癌MRI形态学表现关系直肠中分化腺癌Ki-67高表达组共121例,卵圆形64例(52.89%),圆形42例(34.71%),不规则形15例(12.40%);
低表达组共62例,卵圆形34例(54.84%),圆形23例(37.10%),不规则形5例(8.06%),二者都是卵圆形多见;
高表达组边界不清楚、不规则占55.37%(67/121),边界清楚占44.63%(54/121);
低表达组边界不清楚、不规则占51.61%(32/62),边界清楚占48.39%(30/62);
高表达组与低表达组在MRI边缘特征上多表现为边界不清、不规则占位性病变;
高表达组多表现为延迟不均质强化占58.54%,边缘强化占41.46%,低表达组不均质强化占58.82%、均匀强化占33.82%、边缘强化占7.35%,高表达组与低表达组在MRI内部强化特征上多为不均质强化改变。高表达组流出型曲线多见、占53.66%,平台型占29.27%、渐进型占17.07%;
低表达组以渐进性型曲线多见、占69.12%,平台型占19.12%、流出型占11.76%,两者在MRI-TIC曲线上表现各异。
2.2 Ki-67指数与直肠中分化腺癌MRI征象的相关性183例直肠中分化腺癌中无直肠周围淋巴结转移K i-6 7 均值为(50.13±12.39)%,伴淋巴结转移Ki-67均值为(62.13±9.47)%,两组Ki-67指数间具有统计学差异(P<0.05);
中分化腺癌伴坏死者Ki-67均值为(41.06±10.21)%,无坏死者Ki-67均值为(32.11±14.36)%,两组Ki-67指数差异性显著(P<0.05);
Ki-67指数与肿瘤大小、边界、内部强化、直肠系膜筋膜有无侵蚀、有无脉管癌栓、ADC值间无显著相关性(P>0.05),见表2。
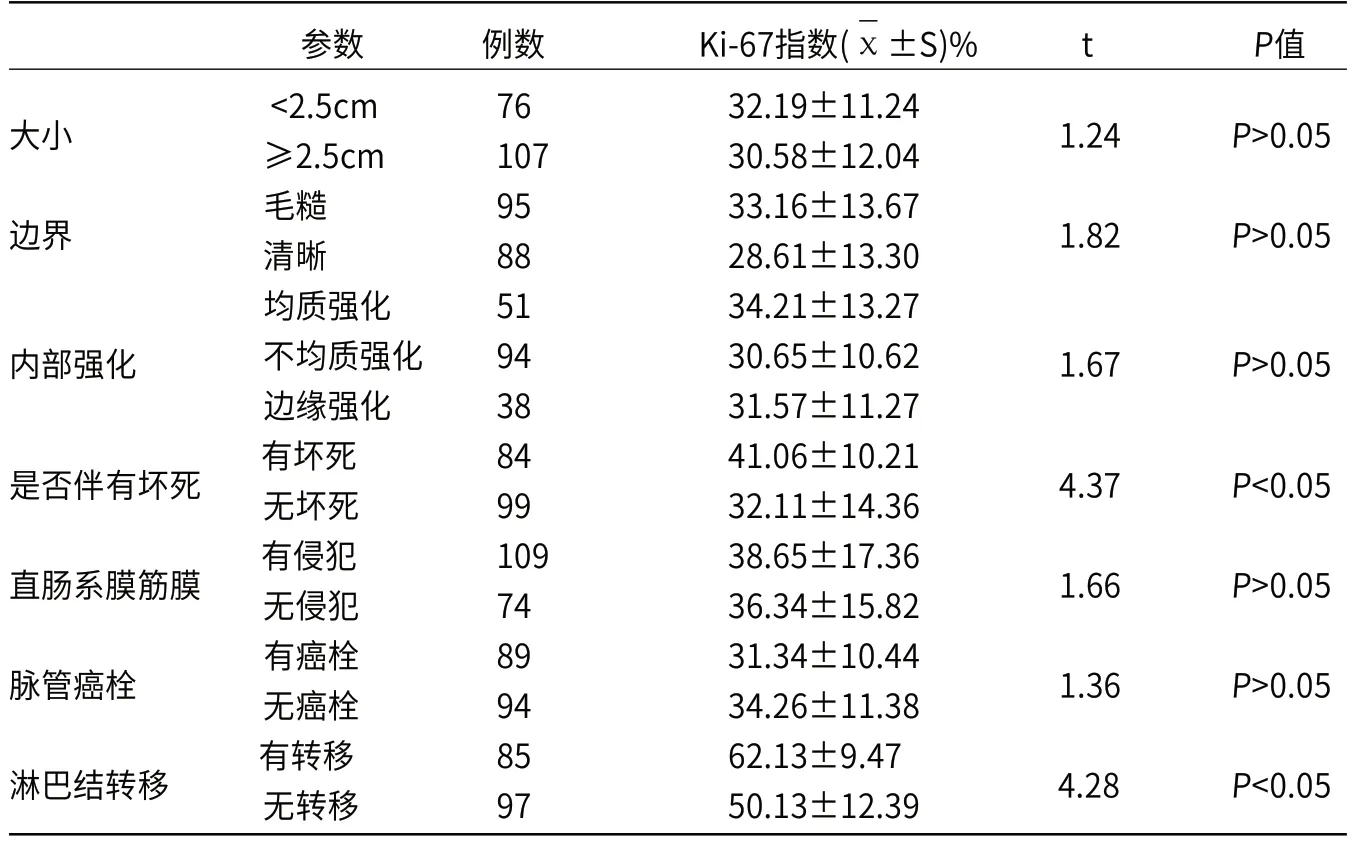
表2 183例直肠中分化腺癌不同MRI形态学征象之间Ki-67表达的差异
2.3 Ki-67指数与直肠中分化腺癌ADC值的相关性183例直肠中分化腺癌平均ADC值为(1.21±0.12×10-3mm2/s),Ki-67表达与ADC值无显著相关性(r=0.057,P=0.606>0.05)。
2.4 图像分析

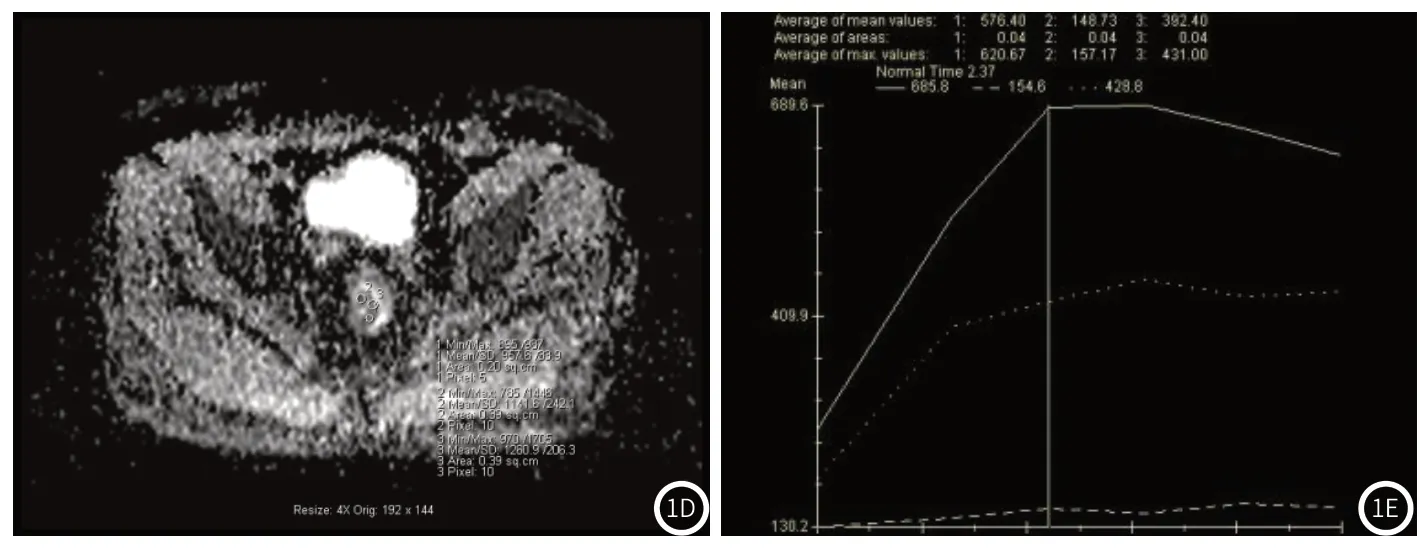
图1A~1E 图1A:病变呈T1WI等稍低信号、边缘不规则;
图1B:T2WI稍高信号改变,病变边界不清晰,局部有毛刺样改变;
图1C:DWI弥散受限改变;
图1D:测量肿瘤三个区域ADC值并去平均值约为1.12×10-3mm2/s;
图1E:动态增强后时间信号曲线显示为流出型
Ki-67抗原位于细胞核内大分子蛋白质,增殖指数反映恶性肿瘤细胞增殖活动可靠指标之一,Ki-67抗原表达或不表达DNA修复状态与细胞周期息息相关,在G0期不表达,G1后期出现、S期及G2期升高、而后在M期达到高峰,当有丝分裂结束后消失,故此有研究显示其较增殖细胞核抗原(PCNA)、DNA聚合酶及5-溴脱氧尿嘧啶核苷更准确表达肿瘤细胞繁殖性及肿瘤恶性程度,是近年来研究最多、最具有前途的细胞增生标记物[6-7]。当肿瘤Ki-67处于高表达时提示具有高侵袭及复发可能性较大,有学者研究显示Ki-67增殖指数≥10%时直肠癌增殖活性及复发比例高,即使为低级别直肠癌如果Ki-67增殖指数较高则复发风险非常高。既往研究需要对恶性肿瘤切除后标本进行免疫组化染色方能检测Ki-67指数、从而预测直肠中分化腺癌预后及复发情况,但对于患者存在有创改变,往往临床开展受到一定限制[8-9]。有学者研究显示直肠癌、乳腺癌、膀胱癌、胃癌、非小细胞肺癌、胶质瘤、前列腺癌及骨肌肿瘤DWI-ADC值与Ki-67表达成负相关[10],但从未将具体病理类型及分化程度与Ki-67相对应研究;
亦有学者研究与此相反,如Martincich等研究显示乳腺癌ADC值与Ki-67指数之间无显著相关性;
徐茂林等在研究显示非肿块型乳腺癌ADC值与Ki-67无显著相关[11]。目前关于直肠癌与Ki-67的相关性研究主要为动态增强定量上,但结果尚存在争议,有学者研究显示高Ktrans、高Kep及低Ve均与Ki-67存在相关性,但亦有学者指出仅Ktrans与Ki-67存在相关性[12-14],存在以上结果出入只要原因为选取标准不同,故此本文只选取了直肠中分化腺癌患者,将病理标准统一。本研究结果显示Ki-67抗原表达与ADC值无明显相关性(P>0.05),可能与Ki-67阳性表达中高低比例不同有关。目前Ki-67的表达与ADC值的关系尚不明确,还有待今后扩大样本量进一步研究证实。
直肠周围淋巴结有无转移对于直肠癌的治疗及预后至关重要[15]。在本研究中,直肠中分化腺癌周围有淋巴结转移Ki-67蛋白表达显著高于无淋巴结转移组,这与既往研究结果相符[16],亦有研究显示Ki-67蛋白表达与直肠癌直肠系膜筋膜、脉管癌栓具有相关性,此与我们研究结果相悖。尽管Ki-67蛋白表达与腋窝淋巴结、ADC值、直肠系膜筋膜受累、脉管癌栓等相关性研究结果不尽一致,但多数临床学者认为Ki-67蛋白表达水平反应肿瘤增殖活性、且与肿瘤发展、转移及预后密切相关[17]。本研究中分化腺癌坏死组Ki-67蛋白表达明显高于无坏死组,主要为中分化腺癌细胞恶性程度越大、细胞增殖越活跃,其发生坏死几率就越大,本组病例中Ki-67指数表现为高百分率,说明肿瘤细胞具有很高增值活性,者提示伴有坏死的直肠中分化腺癌具有较高侵袭性特点。有文献研究显示直肠癌≥2.5cm、边界毛糙、内部不均质强化时Ki-67阳性表达率明显高于<2.5cm、边界清晰、边缘强化或均质强化[18];
亦有文献直肠癌≥2.5cm时Ki-67为高表达,提示病变恶性程度高,但本研究显示Ki-67表达与肿瘤大小、边界及内部强化无明显相关性[19],分析原因可能为本组病例主要选取为直肠中分化腺癌患者,另外就可能为由于直肠中分化腺癌的高异质性,可能出现Ki-67指数区域表达不均匀,导致病理取材检测Ki-67指数表达只是其中一部分,故此Ki-67与感兴趣区不能一一匹配,今后研究仍需大量样本并将感兴趣区标记引导性取样,这样多的Ki-67指数的结果更具说服力。
本研究有一定的不足:第一,病例样本量需进一步增加才能对直肠中分化腺癌的MRI表现更加全面研究;
第二,DWI扫描方式与参数、ROI取值、分析方法等可能存在一定主观因素,应该更大样本量来减小此误差;
第三:MRI-DWI检查时间与手术时间非一致性,此种会不会对测量值存在偏差尚有争议。
综上所述,直肠中分化腺癌ADC值与Ki-67 指数与无显著相关,中分化腺癌内局部坏死及直肠周围淋巴结转移对于预测肿瘤细胞增殖指数Ki-67表达具有重要意义,这样可以在术前为了解直肠中分化腺癌生物学特性提供影像学依据,为临床提供术前、非手术治疗或无条件做免疫组织化学的情况下发挥重要作用,为指导临床治疗提供重要的参考信息。
猜你喜欢 形态学直肠淋巴结 临床检验中血细胞形态学观察与分析中国药学药品知识仓库(2022年9期)2022-05-23音乐科学研究中的思想实验——以音乐形态学研究中的四个重大发现为例齐鲁艺苑(2022年1期)2022-04-19直肠FH检测剩余液涂片用于评估标本取材质量的探讨现代临床医学(2022年1期)2022-02-12便血建议做直肠指检家庭医药·快乐养生(2021年8期)2021-08-30直肠指检是必须的吗家庭医药(2020年9期)2020-09-27淋巴结肿大不一定是癌养生保健指南(2019年11期)2019-12-17按摩淋巴结真的能排毒?恋爱婚姻家庭·养生版(2017年5期)2017-05-04按摩淋巴结真的能排毒?恋爱婚姻家庭(2017年15期)2017-03-17按摩淋巴结真的能排毒?家庭医药·快乐养生(2017年2期)2017-03-01一种改进的分水岭图像分割算法研究科技视界(2016年26期)2016-12-17推荐访问:形态学 直肠 腺癌推荐文章
- 初中英语教师的述职报告范文【三篇】|初中英语教师个人人述职报告范文
- 2018年国产电影 2018年西藏注册测绘师考试报名入口【7月13日开通】
- 2018年安徽亳州经济开发区选拔教师公告【292人】_2018亳州经济开发区教师招聘
- 简短狼性团队口号 电商团队狼性口号:企业和市场同步,管理与世界接轨。
- 【2018年云南高考艺术、体育类一本批次征集志愿计划】2018云南体育类招生表
- 【战友聚会活动主持词结束语】战友聚会主持词结束语
- 2018辽宁丹东振兴区教育系统公开招聘合同制教师公告【40人】_
- [2018年重庆高考招生录取二次志愿征集公告七]2018高考招生征集志愿
- 2018年驱动型作文范例 [2018财务应聘简历范例]
- 关于学习的名言警句:不知则问,不能则学:励志的名言警句